アトピー性皮膚炎の薬とは?治療薬の種類と正しい治療法
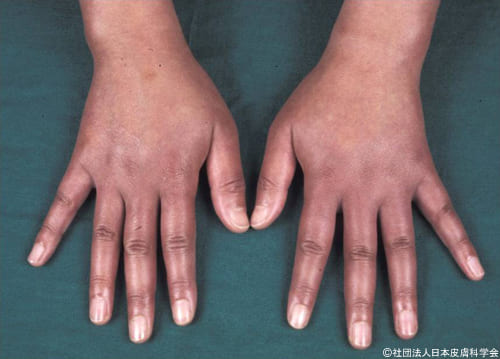
アトピー性皮膚炎は、強いかゆみを伴う湿疹を特徴とする皮膚のアレルギー疾患です。
「薬を塗っているのに、よくなるどころか悪化するばかりでつらい」
「アトピー性皮膚炎の塗り薬や飲み薬がたくさんあるが、どの薬が自分に合っているかわからない」
「長年ステロイド外用薬を使っているが副作用が心配」
このようなお悩みを持たれている方も多いのではないでしょうか。
本記事では、アトピー性皮膚炎の治療薬の種類や、正しい使用法のポイントについてまとめました。また、将来的に効果が期待されている新しい治療薬についてもご紹介します。
アトピー性皮膚炎とは
アトピー性皮膚炎は、強いかゆみを伴う皮膚の湿疹を特徴とするアレルギー疾患です。
アトピー性皮膚炎の患者さんの多くは乳幼児期から発症します。その後、湿疹が良くなったり、悪くなったりしながら成人まで持続するケースが多いです。
アトピー性皮膚炎の患者さんは「アトピー素因」と呼ばれるアレルギー体質を有する割合が高いことが知られています。患者さんが「アトピー素因」を有するかどうかは、以下の2つの所見が参考になるでしょう。

- アトピー性皮膚炎やその他のアレルギー性疾患(気管支喘息、アレルギー性鼻炎、結膜 炎)の家族歴や既往歴を有する。
- アレルギーの原因物質であるアレルゲンに対して、血液中で産生される免疫蛋白である IgEという抗体の数値が高い。
アトピー性皮膚炎の患者さんは、生まれつきの体質であるアトピー素因に加え、皮膚バリア機能の低下やさまざまな増悪因子が重なることで皮膚の炎症が悪化します。
皮膚の炎症をおさえるステロイド外用薬やタクロリムス軟膏(カルシニューリン阻害外用薬)を用いた皮膚の炎症の鎮静化が治療の中心に。
外用薬を中心とした薬物治療に加え、増悪因子の除去やスキンケアを含めた皮膚バリア機能低下に対する対策を徹底することによって、かゆみがなく湿疹が落ち着いた状態(寛解)を長期間にわたって維持することが期待できます。
アトピー性皮膚炎の外用薬
アトピー性皮膚炎に対する安全性と有効性が科学的に証明されているのは、ステロイド外用薬とタクロリムス軟膏で、現在の薬物治療の主流に。
近年、ステロイド外用薬でもタクロリムス軟膏でも十分な治療効果が得られない患者に対し、Janus kinase(JAK)阻害薬が普及しつつあります。
ステロイド外用薬
ステロイド外用薬は、アトピー性皮膚炎の皮疹に対する治療の第一選択となる薬剤です。
ステロイド外用薬を適切に使用し、湿疹のかゆみや炎症をできるだけ早く、確実におさえることが初期治療の目標となります。皮疹が安定したら保湿剤も併用し、皮膚の良い状態を維持していきましょう。
一般に、ステロイド外用薬の効果が出るまでは、十分な期間の治療継続が必要です。外用治療を開始して4週間程度を目安に皮疹が改善しない場合、ひどいかゆみや炎症を伴う湿疹に関しては、早めの皮膚科専門医への受診をおすすめします。
ステロイド外用薬のランク
ステロイド外用薬は薬効の強さ(ランク)によって分類されており、湿疹の部位や重症度に応じて、ランクを使い分ける必要が。日本では以下の5つのランクに分類されます。
| I群 ストロンゲスト | 重症・難治例 |
| II群 ベリーストロング | 重症・難治例 |
| III群 ストロング | 重症・難治例、中等症 |
| IV群 ミディアム | 重症・難治例、中等症 |
| V群 ウィーク | 軽症 |
重症例や難治例に対してはストロング(Ⅲ群)以上のクラスが適応となります。中等症では、ストロング(Ⅲ群)とミディアム(Ⅳ群)が第一選択です。軽症例ではミディアム(Ⅳ群)以下のステロイドが選択されます。
ステロイド外用薬の適切な使い方
湿疹の部位や重症度に応じて適切なランクのステロイド外用薬を選択したら、塗る範囲や量、回数について適切な外用方法を遵守しつつ、十分な期間治療を継続します。
<剤型>
湿疹の状況や部位によって軟膏、クリーム、ローション、テープを使い分けます。乾燥した湿疹には軟膏を選択しますが、夏場はべたつきの少ないクリームへ変更するなど工夫が必要です。
また、頭部にはサラサラしたローションを使用することが多く、かゆみの強い湿疹やごわごわした硬い皮膚病変にはテープを使用することもあります。
<塗る部位>
ステロイド吸収率は、からだの部位によって異なり、頭部や顔、くび、陰部などは特に吸収率が高いので、長期間連用すると副作用のリスクが高まります。
顔については、ミディアムクラス(Ⅳ群)以下の弱い外用薬を優先的に選択。
重症な湿疹に対しては、一時的に強いクラスの外用を使用しますが、症状が落ち着けばなるべく早期に弱いクラスの軟膏への変更、もしくは減量を検討しましょう。
<塗る範囲>
副作用の観点からは、必要な範囲に絞った最小限の塗布が望ましいと言えます。
しかし、アトピー性皮膚炎の患者さんにおいては、正常に見える皮膚でも炎症が残存し、再燃をきたしやすい状態です。そのため、しっかりと皮疹を観察することで必要な範囲を見極め、十分な外用範囲を確保することも重要。
<必要な量>
肌の表面がしっとりと潤う程度の量が必要です。人差し指の先端から第1関節まで押し出される程度の量(0.5g)が、手のひら2枚分(体表面積の約2%)の範囲の外用塗布適量となります。
<必要な回数>
増悪傾向にある湿疹に対する治療の基本は1日2回(朝、入浴後)です。
1日1回と1日2回外用で効果に差はないとする研究結果もありますので、皮疹が落ち着いてきたら、1日1回へ減らして外用を継続し、寛解をめざしましょう。
タクロリムス軟膏
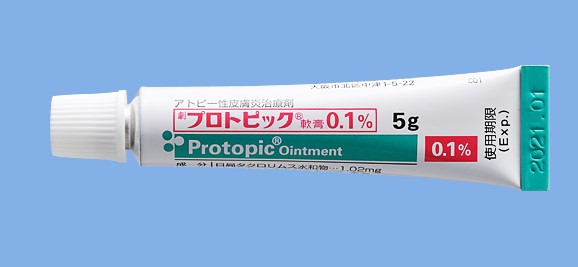
タクロリムスはステロイドとは全く異なる作用で炎症を抑制する薬です。ステロイド外用薬の効果が不十分、もしくは、副作用で使用できない患者さんに対して有効性を期待できます。
使い始めのころに、皮膚のほてりや灼熱感がみられることはあっても、湿疹の改善とともに自然に良くなることが大半なので、心配する必要はありません。
血中濃度の過度な上昇を回避するため、成人では1回5gの使用量上限が設けられており、小児でも体格に応じた設定上限が細かく決められています。
薬効の強さはステロイド外用薬の中等度ランク程度に留まるため、重症アトピー性皮膚炎患者さんに対しては、第一選択にはなりにくい薬剤です。
JAKキナーゼ阻害薬
デルゴシチニブ(コレクチム)軟膏は、JAKファミリーのキナーゼをすべて阻害することで、免疫活性化を抑え、アトピー性皮膚炎の症状改善に有効性を発揮する外用薬です 1) 。
中等症以上の成人アトピー性皮膚炎患者を対象とした臨床試験において、有効性が示されています。
過量投与を避けるため、「1日2回、1回塗布量5gまで」という用法・用量を守りましょう。
粘膜面や表皮がただれている部位に塗ると、薬剤が過剰に吸収される恐れがありますので避けてください。塗った場所を密閉することも皮膚からの過剰な薬物吸収につながるのでおこなってはいけません。
また、デルゴシチニブは免疫抑制作用があるため、皮膚感染症の治癒を遅らせる可能性があります。感染が疑われる部位には塗らないよう注意してください。
アトピー性皮膚炎の内服薬
かゆみがひどい場合は、抗ヒスタミン薬の内服が推奨されます。重篤な皮疹に対してはステロイド内服も検討されますが、副作用の懸念もあるため、短期的な使用にとどめるべきでしょう。
通常の治療で改善しない重症の湿疹に対して、シクロスポリンや生物学的製剤の使用が認められるようになってきました。しかし、これらの薬剤は使用できる年齢の制限などもあるため適用には注意が必要です。
抗ヒスタミン薬
抗ヒスタミン薬そのものには皮膚の炎症を抑制する作用はありませんが、皮膚のかゆみ感の改善や、皮膚かきむしることの軽減によって湿疹の改善効果が。
非鎮静性の第二世代抗ヒスタミン薬が比較的安全に使用できます。小児への第一世代抗ヒスタミン薬の長期使用は眠りの質に悪影響があるため推奨されません。
シクロスポリン
ステロイドやタクロリムスで治療困難であった16歳以上の重症アトピー性皮膚炎患者を対象とした国内の臨床試験において、有効性が確認されています 2) 。
体重1kg当たり3mg/日を開始用量とし、症状に応じて5mg/日まで増量可能です。血中濃度の安定性から、1日2回の食後内服よりも1日1回食前内服の方が高い治療効果が期待できます。
1回の治療は12週間以内で終了です。副作用の懸念から、漫然と長期使用することはおすすめできません。
JAKキナーゼ阻害薬
バリシチニブ(オルミエント)は2020年12月に承認された経口JAKキナーゼ阻害薬です。ステロイドやタクロリムス外用で十分な治療効果が得られなかった中等症以上の成人アトピー性皮膚炎患者において、有効性と安全性が示されました 3) 。
1日1回の内服薬です。新薬であり治療適応判断や副作用への対応が必要であるため、使用できる施設や処方医師には一定の条件が設けられています。
腎機能障害がある場合など、患者さんの状態に応じて減量を考慮する必要も。
生物学的製剤
デュピルマブ(デュピクセント)は2018年に登場した新薬で、アトピー性皮膚炎の病態に深く関与するTh2型炎症反応を抑える、ヒト型抗ヒトIL-4/13受容体モノクローナル抗体(生物学的製剤)です。
ステロイド外用薬やタクロリムス軟膏など既存治療に対する治療反応性が不十分な患者さんが適応となり、アトピー性皮膚炎に対する根本的な治療薬としての期待が集まっています。
初回に600mg皮下注射し、その後は1回300mgを2週間隔で皮下投与を継続。本剤も適応判断や副作用への慎重な対応が必要であり、使用できる施設や医師に一定の制限が設けられています。
主な副作用は結膜炎と投与部位の皮膚反応です。
ステロイドの副作用に対する不安に関して
ステロイド治療は、副作用にご不安を感じる方も多いと思います。
しかし、副作用に関する理解を深めて、適正使用を心がけていただければ、安心してステロイド治療を続けることができるでしょう。

外用薬の主な副作用は、塗布部位の局所反応です。
アトピー性皮膚炎の患者さんでは、数週間の連日塗布に続く数カ月単位の週2回塗布で、ほとんど皮膚の局所反応がみられなかったことが報告されており 4) 、症状の軽快に応じて外用量を適宜減量していくことで副作用を軽減できます。
ストロングクラスのステロイド外用薬の長期連用時は、皮膚の局所反応をできるだけ減らすことを目的に、塗布頻度を減らし、保湿剤への早期移行を目指すことが好ましいでしょう。
また、ステロイド内服投与で全身的な副作用として出現頻度の高い高血圧、高脂血症、糖尿病、満月様願望、クッシング症候群、骨粗鬆症などを外用で認めることはほぼありません。
ステロイド外用薬は、アトピー性皮膚炎の治療の基本薬剤であるとともに、内服よりも格段に副作用のリスクが少ない安全な剤型です。
過剰な心配はなさらず、ステロイド外用薬を十分量、必要な期間使用されることもアトピー性皮膚炎の治療管理の上で大変重要になります。
アトピー性皮膚炎の治療目標
『アトピー性皮膚炎診療ガイドライン2021年』では、アトピー性皮膚炎の治療の目標は、
「症状がないか、あっても軽微で、日常生活に支障がなく、薬物療法もあまり必要としない状態に到達し、それを維持することである。また、このレベルに到達しない場合でも、症状が軽微ないし経度で、日常生活に支障をきたすような急な悪化がおこらない状態を維持すること」
と表現されています。
病気と長期的に付き合っていくためには、薬物治療のみならず、スキンケアによる皮膚の生理的健康の維持も重要です。また、悪化因子を特定して、できるだけ遠ざけるように。
ストレスもアトピー性皮膚炎の悪化に寄与しますので、生活習慣の工夫やリラクセーションも含めたストレスマネジメントについて留意しましょう。
プロアクティブ(Proactive)療法
アトピー性皮膚炎の寛解期には、見た目には症状が軽快していても、皮膚の奥には潜在的な炎症が残っていることが多く、刺激によってすぐに皮疹がぶり返すことも。
このような再燃を繰り返す湿疹に対して、保湿外用剤によるスキンケアだけではなく、ステロイドやタクロリムス軟膏も追加で使用することで、寛解状態を維持するやり方がプロアクティブ療法と呼ばれます。
外用剤の使用量や治療範囲、期間の判断に加えて、副作用についてもきめ細かく対応が必要です。そのため、やり方を熟知した経験のある皮膚科医の指導の元に行うことが望ましいでしょう。
速やかな寛解導入と、継続的なスキンケアが重要であることは、通常の初期治療と同様です。
まとめ
アトピー性皮膚炎の治療薬の概要や特徴、使い方、注意点についてまとめました。
特にステロイド外用薬は、アトピー性皮膚炎の皮疹に対する治療の第一選択となる薬剤ですが、その他にもさまざまな選択肢があります。
本記事の内容を通じて、薬物治療に関する理解を深めていただき、今後の治療の検討にお役立ていただけると幸いです。
参考文献
1) デルゴシチニブ軟膏(コレクチム®軟膏0.5%)安全使用マニュアル作成委員会 他. デルゴシチニブ軟膏(コレクチム®軟膏0.5%)安全使用マニュアル. 日皮会誌, 130(7): 1581-1588, 2020. https://doi.org/10.14924/dermatol.130.1581
2) ネオーラルによるアトピー性皮膚炎治療研究会. 成人の重症アトピー性皮膚炎患者を対象としたシクロスポリンMEPCとプラセボとの比較試験:多施設共同、ランダム化、二重盲検、並行群間比較試験. 臨皮 2009; 63: 73-82, 209.
3) 厚生労働省. 最適使用推進ガイドライン バリシチニブ(販売名:オルミエント錠2mg、オルミエント錠4mg)~アトピー性皮膚炎~ 令和2年12月. https://www.mhlw.go.jp/hourei/doc/tsuchi/T201225I0020.pdf
4) Eichenfield LF, et al. Guidelines of care for the management of atopic dermatitis: section 1. Diagnosis and assessment of atopic dermatitis. Journal of the American Academy of Dermatology. 70(2):338-351, 2014. doi: 10.1016/j.jaad.2013.10.010