頭や顔にできる赤い血豆で命を失わないために 皮膚血管肉腫について
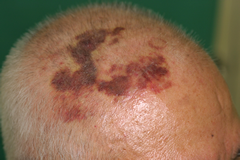
高齢のかたの頭部に赤い血豆のようなしこりがみられ、だんだん大きくなっているような気がする。そのしこり、実は、血管肉腫という、悪いできものかもしれません。
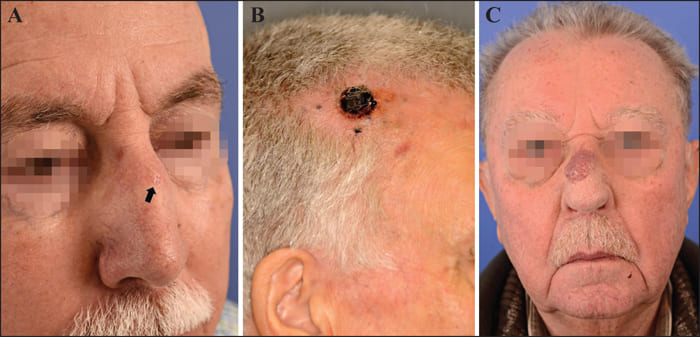
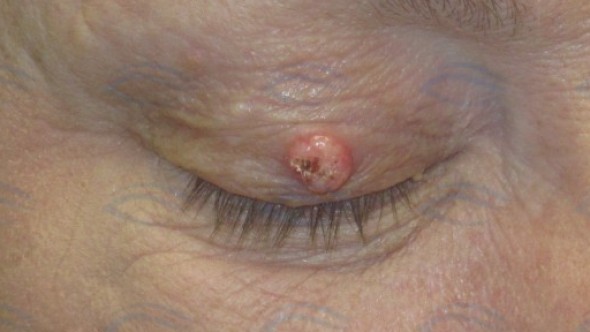
皮膚血管肉腫は、血管の細胞が癌化する病気です。ご高齢の方の頭部や顔面の皮膚に好発し、最初はシミやあざのような病変に始まります。徐々に、内出血や血まめのようなしこりを形成したり、出血を繰り返したりするように。
発症頻度は、稀であるものの、悪性度が高く、進行性の経過をたどるため注意が必要な疾患です。
本記事では、血管肉腫の概要、原因や症状、診断、治療のポイント、日常生活で気を付けるべき点についてまとめました。
皮膚血管肉腫についてご関心をお持ちの方は、本記事内容をご一読いただき、病院への受診や治療の参考にしてください。
皮膚血管肉腫は悪性度が高く比較的珍しい腫瘍です
まずは、皮膚血管肉腫の概念や病気の特徴について説明していきます。
血管肉腫は、血管もしくはリンパ管のいずれかに発生する侵襲性の腫瘍。血管から発生する肉腫は出血所見が顕著です。
一方、リンパ管から発生する肉腫では、出血所見は目立ちませんが、手術後の慢性リンパ浮腫を呈する皮膚部位から発生する性質があります。
以前は、血管肉腫とリンパ管肉腫を見分けることは困難でした。しかし、近年は、VEGFR-3、podoplaninやProx-1など、血管とリンパ管を区別するマーカーに関する研究が進歩したため、疾患概念の見直しが始まりつつあります。
特徴
血管肉腫は、発生部位によって特徴が異なります。とりわけ、頭部や顔面の皮膚に発生する肉腫は悪性度が高いため、単一の疾患カテゴリーとして扱われています。
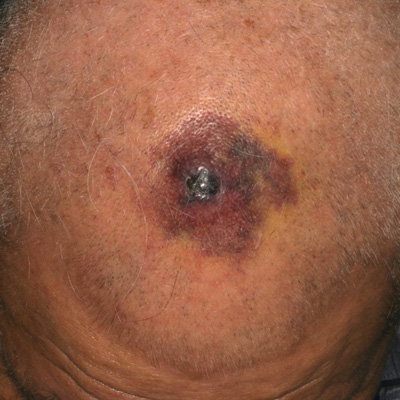
以下のような点が、頭部血管肉腫の特徴として挙げられます。
- 高齢者の頭皮に好発
- 局所に病変が多発
- 進展拡大が早い
- 再発しやすい
- 遠隔転移、とくに肺転移を起こしやすい
- 予後は極めて悪い
これらの特徴は、診断上、重要な所見なので、治療方針を考える上で十分に考慮しなければなりません。
疫学
皮膚血管肉腫の発生年齢の中央値は65~70歳で、男女比は2:1とされ、ご高齢の男性に多い病気です。
海外の研究によると、人口100万人あたりの罹患人数は0.4人とされ、皮膚軟部肉腫の5.4%を占め、50%が頭頸部に発症することが報告されています1)。
日本での頭部血管肉腫の年間新規発症人数は、以前の全国調査研究に基づき、323.2人程度と推計2)。近年、血管肉腫は世界的にも発症頻度が増加傾向にあるとの報告が多く、実際の発症例数はもっと多い可能性があります。
皮膚血管肉腫の原因は不明ですが外部刺激に注意
皮膚血管肉腫の原因は不明ですが、以下のようないくつかの誘因が考えられています。
外傷
頭部や顔面の外傷が誘因となることがよく知られており、物理的な刺激が血管やリンパ管細胞の癌化に影響を及ぼす可能性が。
皮膚外科学会が実施したアンケート調査では、患者さんの約30%に外傷の既往があることが報告されています。外傷後の創傷治癒の過程で血管内皮増殖因子が刺激され、癌化が促進される可能性も3)。
日光暴露
白人高齢男性に多く、病変が顔面と頭皮に好発することから、日光への暴露が発癌に関連しているとする意見もあります。しかし、明確な科学的根拠は証明されていません。
術後リンパ浮腫
乳がんや婦人科がんの術後リンパ浮腫に続発して血管肉腫が発症することがあり、Stewart-Trevess症候群と呼ばれています。
原因として、局所の免疫不全や微小な外傷の関与が推定。リンパ浮腫の出現から血管肉腫の発生までの期間は、平均で10年以上と長いことが知られています。
放射線照射
他部位のがんに対する放射線治療部位に、二次的な皮膚がんとして発生します。特に乳がんに対する放射線治療との関連が深く、胸部の血管肉腫患者さんの50%に乳がんの診断歴があり、さらに、72%で放射線照射歴があったとする報告も4)。
長引く頭部のアザが症状
典型的な症状は、数か月間かけて広がる頭皮または顔面の青色や紫色の内出血のような皮膚病変です。これらの病変は、黄色い斑点状であったり、しこりを形成したり、まだら班状に見えることがあります。
正常な皮膚との境界が不明瞭で、いろいろな部位に同時に病変が多発する傾向があり、病変が進行すると、出血したり潰瘍をつくったりすることが。頸部のリンパ節腫脹は、患者さんのおよそ10%に認められます。
顔や頭皮に内出血のようなあざができて、様子を見ていても自然に消退せず、逆にどんどん広がるような場合は、すぐに皮膚科を受診しましょう。
病理検査で確定し、画像で病期を決定
血管肉腫と類似した皮膚病変を呈する病気として、他の肉腫やリンパ腫、無色素性悪性黒色腫などの鑑別が必要です。
これらの疾患を除外し、正確な診断を下すためには、病理検査が不可欠。病理検査は、採取した腫瘍組織の一部を顕微鏡で観察することによって、形態から病気の診断を確定する検査です。
さらに、内皮細胞に反応する抗体マーカーを用いた免疫染色検査を実施することで、より正確な診断が可能。
血管肉腫は、早期に転移することが知られており、診断されたら、速やかに超音波検査、レントゲン、CT検査など画像診断を行い、がんの深さや転移の有無を調べます。
病期分類(TNM分類)
治療の開始に当たっては、迅速な全身検索によって以下のような項目を確認し、病勢(病期)を確定し、患者さんそれぞれの病期に沿った治療計画を作成しなければなりません。
- 頭部原発巣の大きさ、数、広がり、深さ
- 所属リンパ節転移の有無
- 肺、肝、骨などの遠隔転移の有無
病期を区分するために TNM 分類という分類法を用いることが一般的です。原発腫瘍(T)の大きさや深達度、所属リンパ節転移(N)の有無、遠隔転移(M)の有無の3つで腫瘍の進行を評価します。
血管肉腫のTNM分類については国際的に確定されたものはありませんでした。そのため2015年に策定された日本の頭部血管肉腫ガイドラインにおいて、独自のTNM分類作成と、それに沿った診療アルゴリズムが提案され、実際の診療の場に活用されています5)。
皮膚血管肉腫の4大治療方法
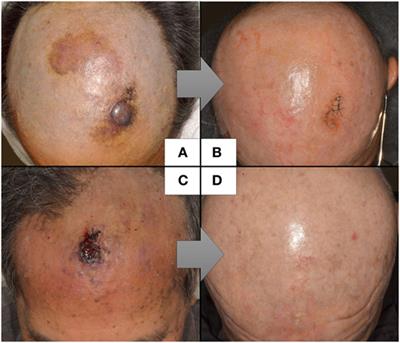
血管肉腫の治療法として、免疫療法、手術療法、放射線療法、薬物療法の4つがあります。これらの4つから、それぞれの患者さんの背景と病期にあった方法を選択し、できるだけ早急に治療を開始する必要が。
病変が多発して治療範囲を特定することが難しい場合や、物理的刺激が誘因で発症したと思われる患者さんでは、拡大外科的切除を行うべきかどうか、十分に検討します。
また、治療後も、再発や転移をきたしやすいため、定期検査を継続し、慎重に経過観察をすることに。
免疫療法
インターロイキン-2(IL-2)は、リンパ球という免疫細胞が分泌するサイトカインで、腫瘍細胞を攻撃するリンパ球の分化と増殖を促進することで抗腫瘍効果を発揮します。
血管肉腫の初期病変である斑状型病変に対しては、局所投与によって一定の奏効率が得られることが確認されており、保険適応です。
しこりや潰瘍を伴う進行した病変については、奏効率が低く、先に病変部の部分的外科切除を行うことが推奨。
また、全身投与と放射線療法の併用によって遠隔転移を低下させる可能性が指摘されています。
分子標的薬
第III相国際共同臨床試験のPALETTE試験の結果に基づき、パゾパニブという分子標的薬が血管肉腫を含む軟部組織肉腫に保険適用となっています6)。
しかしながら、この試験に含まれていた血管肉腫は数例のみであり、分子標的薬の血管肉腫に対する有効性や安全性を確認するエビデンスは不十分です。
したがって、患者さんの状況によっては、治療の選択肢になり得るものの、現時点では化学療法に次ぐ、第二選択薬としての位置付けにとどまっています。
外科療法
「頭部血管肉腫診療ガイドライン(2015)」では、単発で最大径5cm未満の小さい腫瘍で、病理学的に完全切除可能な病変であれば、切除を推奨しています5)。
もし、多発性であったり、最大径が5cm超であったりしても、切除し得る病変であれば手術を考慮。
いずれの場合も、術後放射線療法の実施が望まれます。
一方、頭部血管肉腫の遠隔転移巣に対する外科的切除は推奨されません。
遠隔転移を来たした場合の予後が不良であることに加え、患者さんの多くがご高齢であることから、外科手術の身体的負担も考慮し、転移巣に対する一定の治療効果が期待できる化学療法が選択されるケースが多いためです。
放射線療法
血管肉腫の放射線感受性は高くはなく、放射線治療のみでは根治は見込めません。そのため、放射線単独療法は、Quality of life(QOL;生活の質)の維持を目的とした症状緩和に用いられてきました。
過去の症例集積研究では、免疫療法や化学療法、外科療法など他の治療法と組み合わせることによって、それぞれの単独治療よりも高い抗腫瘍効果が示されており、放射線療法とその他の治療法の併用が推奨されています3)。
化学療法
頭部血管肉腫においては、抗がん剤の全身投与によって、生存期間の延長が期待できるため、可能な限り施行することが推奨されます。
最近の研究では、パクリタキセルなどのタキサン系薬剤が血管肉腫に有効であることが示され、保険適応です。
治療後の予後
血管肉腫の5年生存率は一般に40%未満であるとされ、他のがんと比べ予後は不良と言えます。
その理由として、血管肉腫は多数の病変が同時に発生すること、局所再発が多く、遠隔転移も頻繁に生じることが挙げられます。最も重要な予後因子は、腫瘍の大きさと腫瘍を完全に切除できたかどうかどうかです。
腫瘍の直径が5cm未満の患者は、全生存率が良好で、局所再発のリスクが低いことが報告されており、早期発見・早期治療が特に重要。
皮膚血管肉腫の緩和療法
血管肉腫は進行が早く、手術が困難である場合や化学療法や放射線療法が無効な場合に、局所の腫瘍増大に伴う出血や浸出液、悪臭などによって患者さんのQOLが著しく損なわれる状況も起こり得ます。
そのような進行した状態の腫瘍に対して、止血や腫瘍塊の除去などの局所の症状緩和を目的として、Mohs paste(タンパク質を変性させる軟膏)の局所塗布や密閉療法、フェノール腐食法が有効性です。
皮膚血管肉腫かな?と思った時の対処方法
血管肉腫の原因は特定されていませんが、外傷との関連が指摘されていますので、好発部位である頭部や顔面を傷つけないよう日頃から注意をしましょう。
頭部や顔面に数週間経っても消えない赤紫色のあざやシミが急に出現した場合は、数が増えたり、病変が拡大したりしないか注意深く観察。
また、他のがんの手術後のリンパ浮腫に続発することも知られていますので、手術後の浮腫の治療とともに、皮膚の状態を注意深くチェックし続ける必要があります。
血管肉腫は、早期診断された方ほど予後が良好です。皮膚によくわからないシミや赤あざが出現して、なかなか消えない場合は、痛みやかゆみがなくても早めに皮膚科を受診して相談しましょう。
免疫チェックポイント阻害薬の有効性について
近年、さまざまながんに対する免疫チェックポイント阻害薬の有効性が示されています。
血管肉腫についても、免疫チェックポイント阻害薬を投与された7例の血管肉腫患者を対象とした研究において、5例で12週後の部分寛解を得られたことが報告7)。
今後、臨床試験における有効性や安全性が確認され、免疫チェックポイント阻害薬の適応が皮膚血管肉腫にも拡大することが期待されます。
まとめ
皮膚血管肉腫という病気についてまとめました。
本疾患はまれですが、急速に進行するため、早期に診断し、どれだけ早く治療を開始できるかによって病気の予後が大きく左右されます。
本記事の内容を通じて、血管肉腫に関する理解を深めていただき、今後の病院受診や治療の検討にお役立ていただけますと幸いです。
参考文献
1) Rouhani P, et al. Cutaneous soft tissue sarcoma incidence patterns in the U.S. Cancer 113(3):616-627, 2008. doi: 10.1002/cncr.23571.
2) Fujisawa Y, et al. Nation-wide survey of advanced non-melanoma skin cancers treated at dermatology departments in Japan. Journal of dermatological science 92(3):230-236, 2018. doi: 10.1016/j.jdermsci.2018.10.004. Epub 2018 Nov 3.
3) 皮膚悪性腫瘍診療ガイドライン第3版 皮膚血管肉腫診療ガイドライン2021. 2021年.
4) Monroe AT, et al. Angiosarcoma after breast-conserving therapy. Cancer 97(8): 1832-1840, 2003. doi: 10.1002/cncr.11277.
5) 頭部血管肉腫診療ガイドライン. 2015年.
6) Van Der Graaf WTA, et al. Pazopanib for metastatic soft-tissue sarcoma (PALETTE): a randomised, double-blind, placebo-controlled phase 3 trial. The Lancet 379(9829):1879-1886, 2012. doi: 10.1016/S0140-6736(12)60651-5. Epub 2012 May 16.
7) Hirata T, et al. Efficacy of taxane regimens in patients with metastatic angiosarcoma. Eur J Dermatol. 21(4):539-545, 2011. doi: 10.1684/ejd.2011.1403.