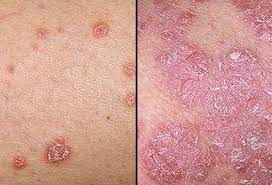
アトピー性皮膚炎は治る?原因物質や病院での治療法を紹介

アトピー性皮膚炎は繰り返す、かゆみのある湿疹病変を特徴とする病気です。これまでの研究から、アトピー性皮膚炎の患者さんには特徴的な体質があることや、かゆみや湿疹を引き起こすメカニズムが少しずつ分かってきました。
これから、アトピー性皮膚炎の原因や仕組みについてわかりやすく解説し、最新の治療方法や家庭でできる対策方法などについてお話ししましょう。
アトピー性皮膚炎とは
アトピー性皮膚炎は、かゆみのある皮膚炎ができる病気です。子供は汗の溜まりやすい肘の内側や膝の裏側の関節に、大人になると顔や首に症状が1)。どちらも重症になると、全身の至るところに湿疹ができます。
アトピー性皮膚炎の病変は、医学的には湿潤性紅斑(しつじゅんせいこうはん)といい、皮膚の赤い斑点(紅斑)、表面のかさかさ(鱗屑)、小さなぷつぷつ(丘疹)。さらに、じゅくじゅく(びらん)したり、かさぶた(痂皮)になったり、とさまざまな病変から構成されており、強いかゆみを伴っていることが特徴です2)。
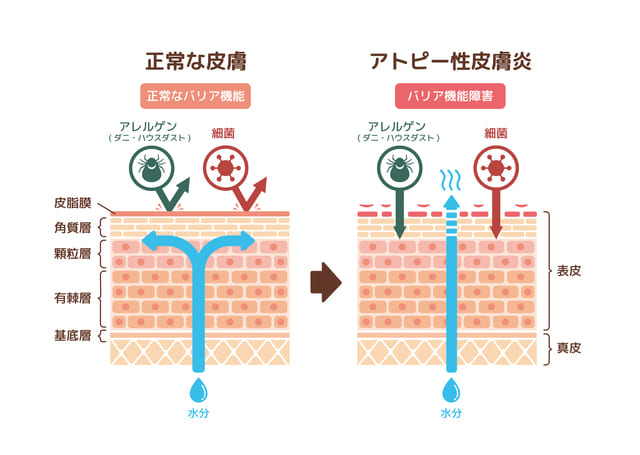
これまでの研究から、アトピー性皮膚炎の患者さんには特徴的な体質があることがわかってきました。ひとつは、もともとアレルギーを起こしやすい(免疫が暴走しやすい)体質であること、もうひとつは皮膚のバリア機能が低下しすい体質であることです。
これらをあわせてアトピー素因と呼び、アトピー素因をもった人に、外からの刺激(ダニやハウスダストなどのアレルゲン、乾燥、ストレス、汗など)が加わって皮膚炎が起こるとされています。体質的なものなので、一旦治療でよくなっても繰り返すことが多いです。
アトピー性皮膚炎の原因物質
アトピー性皮膚炎の原因、メカニズムについて詳しく解説していきます。近年、アトピー性皮膚炎は『皮膚バリア破壊』『アレルギー炎症』『かゆみ』の三位一体論が唱えられています3)。
3つの要素はお互いに関与し合い、悪循環を構成するため、どれか1つの要素だけを治療するのではうまくいきません。3つの要素をすべてよい状態にしていくのが成功への近道です。
まず、前提として皮膚はウイルスなどの病原体や紫外線や化学物質、物理的刺激などから人体を護る役割を果たしています。ウイルスなど有害な物質を人体から排除する仕組みを『免疫』と言い、皮膚は人体最大の免疫臓器であることを知っておいてください4)。
アトピー性皮膚炎の患者さんにはもともとアレルギーを起こしやすい(免疫が暴走しやすい)体質があります。
ダニやハウスダストなどのアレルゲン、乾燥、ストレス、汗などの刺激によって一般の人よりも簡単に皮膚炎を起こしてしまうのです。そしてその炎症はかゆみを引き起こすため、皮膚をかいてしまいます。
皮膚をかくことによって、皮膚バリアが破壊され、アレルギーの原因物質をブロックできなくなり、さらに炎症が引き起こされる、という仕組みです。
それでは三つの要素『皮膚バリア破壊』『アレルギー炎症』『かゆみ』について、詳しく説明していきます。
まず、皮膚のバリア機能について。アトピー性皮膚炎の患者さんには、フィラグリンというタンパク質の異常が多く、フィラグリンの異常があると、皮膚が乾燥しやすくバリア機能が低下しやすなります5)。また、子供は大人と比べて皮膚が薄く脆弱(ぜいじゃく)なため、バリア機能が未熟な状態。
子供にアトピー性皮膚炎が多いのはこのためです。子供のころはアトピー性皮膚炎に悩まされたのに、成長するにしたがって皮膚が厚く、丈夫になってアトピーが自然に良くなる人も(私もその一人です)。
次に、アレルギー炎症について。アトピー性皮膚炎の患者さんには、アレルギーを起こしやすい(免疫が暴走しやすい)体質があることがわかっています。白血球のうち免疫において重要な役割を果たすのが、リンパ球。
アトピー性皮膚炎の方はこのリンパ球の働きが過剰になり、IL-4、IL-13などのサイトカイン(タンパク質)を産生し、皮膚に炎症やかゆみを起こす司令をどんどん出している状態です6)。
最後にかゆみについて。かゆみを引き起こす代表的なものがヒスタミンです。ヒスタミンをブロックする薬剤は多種あり、じんましんなどのかゆみにはかなり効果が。ただ、アトピー性皮膚炎の患者さんのかゆみは抗ヒスタミン薬だけでは取れないことが多く、他にもさまざまな原因が関与しています7)。
また、アトピー性皮膚炎患者さんには『かゆみ過敏』という特徴的な病態があり、通常は痛みを誘発する物質でもアトピー性患者さんにはかゆみを誘発すると考えられています8)。
年齢によって症状が変わることも
アトピー性皮膚炎の症状は年齢によって変わり、子供と大人では特徴が異なります。
1歳までの赤ちゃん(乳児期)は、顔や頭から湿疹ができ始め、次第に体や腕や脚にひろがっていきます。特に、額や頬、あごや肩、肘や膝、ふくらはぎなど、出っ張っていて(凸面)外からの刺激を受けやすい部位。
そして首や腋(わき)、手首や足首などこすれる部位(間察部)に強い症状が出やすくなっています。赤ちゃんの皮膚は特に薄く、弱いので、皮膚がめくれてびらんとなり、じゅくじゅくした湿疹になりやすいのも特徴。
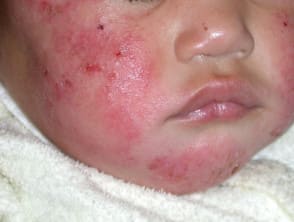
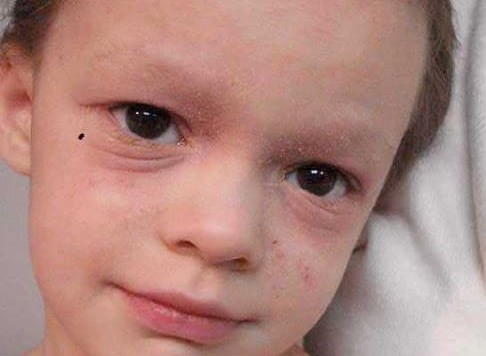
次に幼少期。この時期はアトピー性乾燥肌が主体となります。具体的には、体全体の皮膚が乾燥しており、鳥肌様のぶつぶつ(小丘疹)が目立つ状態です(atopic dry skin)。
目やまぶたをかゆがることが多く、繰り返しこするため、下まぶたに特徴的な皺(Dannie-Morgan徴候)や、眉の外側の毛が抜けてしまう(Hertoghe徴候)もこの時期からみられます。
首や肘の内側、膝の裏側、手首や足首といった汗がたまりやすく、擦れやすい部位に湿疹が出るのは赤ちゃんのころと同じです。慢性に経過(湿疹を繰り返す)ことにより、皮膚に赤黒い色素沈着が起こり、苔癬(たいせん)化といって皮膚が分厚くなってきます。
思春期ごろを迎えると、皮膚の厚みや免疫機能も成人と変わらないものになるため、軽症のアトピー性皮膚炎の患者さんは症状が次第に軽快していくことも。
ただし、アトピー素因をもっている場合は、ストレスや疲労、睡眠不足や生活習慣の乱れなどにより一旦よくなった皮膚炎が20代、30代を迎えて再発し、急激に悪化する場合もあるので注意が必要です。
また、アトピー性皮膚炎には環境因子(都市生活者増加、気密性高温の家屋、黄砂などの化学物質アレルゲンの多様化)も大きく関与しているため、乳幼児期に発症せず、思春期や成人期にアトピー性皮膚炎を発症する成人型も全体の10%を占めると言われています。
思春期や成人期のアトピー性皮膚炎の特徴にはどのようなものがあるでしょうか。幼少期からずっとアトピー性皮膚炎が続いている場合は、乾燥肌主体の病変がさらに慢性化し、皮膚が分厚くなって、ざらざら、ゴワゴワした質感になっていきます。
細かいしわや、赤黒い色素沈着や色素脱失(皮膚色が白く抜ける)も幼少期は症状の強い部位に局所的です。大人になるにつれ範囲が広がっていき、症状も強くなり、特に、顔や首に胸や背中といった上半身に症状が目立つようになります。
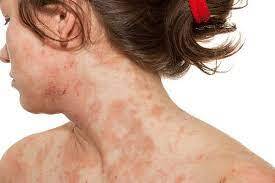
症状が強い場合は、正常の皮膚の色がなくなり、顔全体が赤くなる(赤ら顔)ことも。また、首の前側に独特の波のような模様の色素沈着(さざ波様色素沈着、dirty-neck)がみらます。長期間湿疹病変を繰り返すことにより、首のしわに沿って色素沈着と色素脱失が混在するためです。
人間の皮膚は50代以降から加齢に伴い乾燥傾向が強くなりますが、アトピー性皮膚炎の患者さんはこの傾向が40代などの早い時期から出ることがわかっています。そのため、40代以降の患者さんは、腰背部やすねなどの乾燥が強くなり、上半身中心だった症状が再度下半身にも拡大していくのが特徴です。
病院を受診する目安
アトピー性皮膚炎は早期に診断し、治療を行うことが重要な病気です。成人期アトピー性皮膚炎の患者さんの皮膚の症状は、皮膚炎を繰り返すことによって引き起こされますが、適切な治療によって、皮膚の赤みやごわつきなどを予防したり、軽減することが可能です。
以下のような症状がみられる場合は、皮膚科専門医のいるクリニックを受診しましょう。
- 夏でも保湿クリームを塗らないと皮膚がかさかさする
- 顔や首、肘や膝といった関節などに湿疹がみられる
- 強い痒みを持つ湿疹が長く続く
- いったんよくなっても同じ部位に再発する、ということを繰り返す
- 家族にアトピー性皮膚炎や喘息といったアレルギー疾患を持つ人がいる
- 子供の頃皮膚が弱く、よく湿疹ができていた
症状には個人差があり、また症状の強さによって治療方法も異なるため、自己判断はせずこれらの症状があてはまる場合は医療機関の受診をおすすめします。
アトピー性皮膚炎の診断基準
アトピー性皮膚炎は、強いかゆみのある湿疹がよくなったり悪くなったりする病気で、年齢によって症状に特徴があります。慢性に経過する、という点に関しては、子供では2か月以上、それ以外は6か月以上というのがひとつの基準です。
アトピー性皮膚炎の症状は特徴的であり、通常は医師の視診(目でみて判断すること)のみで診断がつくことが多いですが、高齢の患者さんは皮膚に症状が出る悪性リンパ腫との判断が難しい場合があり、その時は直接皮膚を切除して病理検査(皮膚生検)を行うことがあります。
また、アトピー性皮膚炎は血液検査を行うことも。血液検査には大きく分けて2つ目的があります。ひとつめは診断の補助と悪化因子の検索のため。もうひとつは病勢の評価、治療効果の判定のためです。それぞれ詳しくみていきましょう。

<診断の補助 悪化因子の検索>
血清総IgE値をみると、アレルギー体質であるかないかがわかります。IgEは、B細胞というリンパ球が産生する免疫グロブリン(タンパク質)で、アレルギー反応を引き起すものです。
アトピー性皮膚炎患者の80%で血清総IgE値が高値を示すことがわかっており、重症であるほどその値が高い傾向があります。ただし、血清総IgE値は長期的な病勢、重症度をみるのにはよいですが、短期的に数値が変わらないため、治療の効果判定には適していません。
また、悪化因子を調べるために特異的IgE抗体を測定します。花粉やハウスダスト、ダニなど特異的IgE抗体が高い場合、花粉の季節は特に気をつける、部屋の掃除をこまめにする、空気清浄機を使用するなどといった対策を取るためです。
ただし、アトピー性皮膚炎の患者さんでもともとの血清IgEが非常に高い場合は、特異的IgE抗体が高いイコール悪化因子、とならないこともあり注意が必要。
<病勢の評価 治療効果の判定>
アトピー性皮膚炎の短期的な重症度や、病気の勢いの強さをみる指標には、末梢(まっしょう)血好酸球数、血清lactate dehydrogenase (LDH)値、thymus and activation-regulated chemokine (TARC) などがあります。
a) 末梢血好酸球数
好酸球数は白血球の一種でアレルギーと深く関わり、アレルギー疾患があると増加することがわかっています。アトピー性皮膚炎の症状悪化と相関関係にあり、病気の勢いをみるのに適していますが、喘息やアレルギー性鼻炎、寄生虫疾患などで高くなることも。
b) LDH
LDHは乳酸脱水素酵素といい、細胞の中で糖をエネルギーに変換する際に必要な酵素で、肝臓、心臓、腎臓、肺、脳、筋肉、赤血球などの臓器に広く分布しています。これらの臓器が障害され、細胞が壊されると数字が上がり(逸脱酵素といいます)、皮膚の障害によっても上昇するため、アトピー性皮膚炎の重症度をみるのに最適です。
c) TARC
アトピー性皮膚炎は皮膚の細胞からTARCという成分が多く産生され、白血球を皮膚に呼び寄せ、活性化させて免疫反応を起こすことがわかっています。アトピー性皮膚炎の患者さんの血中のTARC値は皮膚炎のない人に比べて高く、重症度とも相関。また、皮膚の状態を鋭敏に反映するため、治療効果をみるのに適しています(年齢によって異なる基準値)。
これらの検査はすべて保険適応です。アトピー性皮膚炎の患者さんは、毎日自分の皮膚と向き合っているため日々の小さな変化を感じにくく、治療の効果を実感しにくいこともありますが、具体的で客観的な数字や指標があれば、治療のはげみになり、治療の意欲向上にもつながるでしょう。
アトピー性皮膚炎の治療方法
アトピー性皮膚炎治療の基本原則はの3本柱です。
- 悪化因子の検索とその対策
- スキンケア
- 薬物療法
の3本柱です。
このうち、医療機関での治療は薬物療法がメインで、ここではアトピー性皮膚炎の薬物療法について解説します。
アトピー性皮膚炎は皮膚に炎症があらわれる病気であり、まずはこの炎症を抑える外用剤(塗り薬)がすべての基本。なかでもステロイド外用剤が中心的な役割を果たします。
ステロイドには強力な免疫、炎症抑制作用があり、皮膚炎の強さや範囲などによって、強さ(効力)の違うステロイド外用剤を使い分ける必要があります。そのため、医師の診断をきちんと受けることが大切です。
ステロイドにはよく知られているように、副作用があります。ステロイドの副作用の代表的なものは、感染症にかかりやすくなる、成長障害が起こる、顔が丸くなる、糖尿病になる、骨がもろくなるなど怖いものが。
ただし、このような副作用が起こるのはステロイドの内服薬を長期間使用した場合であり、外用薬ではあまり心配しなくてよいとされています。
また、副作用が怖いからと言って皮膚の症状に見合わない弱いステロイド外用剤を使用すると、炎症をしっかり鎮めることができずに症状が慢性化、遷延(せんえん)化し、かえってステロイド外用剤の使用期間が長くなり、弊害が強く出ます。
さらに、よく誤解されていますが、皮膚が浅黒くなる色素沈着や皮膚がごわごわになる(苔癬化)のはステロイド外用剤の副作用ではありません。こういった症状はアトピー性皮膚炎をきちんと治療せずに慢性の炎症を繰り返したことによる皮膚の変化です。
ステロイド以外に2種類の外用剤があります。ひとつはプロトピック軟膏®、もうひとつはコレクチム軟膏®で、どちらも免疫抑制剤による外用剤であり、アトピー性皮膚炎の患者さんの免疫の暴走にブレーキをかけて皮膚炎を治す目的で開発されました。
ステロイド外用剤には長期間使用すると皮膚が薄くなったり、毛細血管が拡張するなどの副作用があり、顔や首など皮膚の薄い部位では使い難いとされています。
一方、プロトピック軟膏(なんこう)にはこのような副作用はないため、顔や首などへの使用が勧められていますが、塗ったところがヒリヒリすることがあるため、使用を嫌がる患者さんが多いのが難点です。

コレクチム®軟膏にはこれらの副作用がないため、顔や首といったステロイド外用剤やプロトピック軟膏®で治療するのが難しい部位での治療に適するだろうと期待されています。ただし、どちらもステロイド外用剤で言うと中等度の強さのものしかないため、炎症がとても強い部位には効果が不十分になることも。

炎症が強い初期は強いステロイド外用剤でしっかり炎症を抑えてから、プロトピック軟膏やタクロリムス軟膏に切り替えるなどの工夫が必要です。皮膚科医は皮膚の状態をみて、それに見合った外用剤をその都度選択しています。
症状が強いときは、比較的短期間で再度受診するように勧めるのはこのためです。そして、皮膚炎が残っているうちはステロイド外用剤などをしっかり使って、皮膚を全く炎症のないつるつるの状態にすることがとても重要。
皮膚の炎症が消えた後も、症状の再燃を防ぐためにPro-Active療法といって、しばらく1~2日おきに外用剤を塗る治療が主流になってきています。
症状の再燃がなければ、外用剤を使用する間隔をあけていき、最終的には外用剤を使用せず、保湿剤のみで皮膚炎のない状態を保つようにすることが治療の目標です。
また、かゆみを抑えるために抗ヒスタミン薬を使用することが多いですが、皮膚炎そのものを抑える効果はなく、あくまで補助的なものであり、抗ヒスタミン薬内服のみでアトピー性皮膚炎が治ることはありません。
かゆみやそれによる不眠などの症状を抑えるため、睡眠導入剤や自律神経安定薬を投与することもありますが、こちらも補助的な役割にすぎません。ステロイド薬の内服は、原則として行いませんが、全身に症状が強く出るなどの急性増悪時に短期間使用することはあります。
今まで述べたような外用剤や内服治療でも十分な効果が得られない場合、免疫抑制剤(シクロスポリン)の内服や生物学的製剤(抗サイトカイン製剤)の注射などの選択肢があります。
家庭でできるアトピー性皮膚炎の対策
アトピー性皮膚炎治療の基本原則は、
- 悪化因子の検索とその対策
- スキンケア
- 薬物療法
の3本柱です。そのうち最初の二つが家庭での対策となります。
まず、悪化因子の検索とその対策について。悪化因子は食物や環境因子(花粉、ダニ、ハウスダスト、カビ、ペットの毛やフケなど)、細菌、汗など人によって異なるため、アレルゲン検索が必要です。悪化因子がわかった場合は、可能な限り、除去、減少させる対策を考えます。

例えばダニは、ダニの多い布団、カーペット、布製ソファー、ぬいぐるみなどの掃除をこまめにすることや、布団の天日干しや布団乾燥機の使用、繊維の密度が高く防ダニ効果の高いシーツの使用がよいでしょう。
また、カビも悪化因子としてよく知られています。カビは湿気の多い日本で発生しやすく、特に湿気の多い浴室や台所で多くみられます。換気をしっかりして、湿気をとばすように気を付けることや、エアコンフィルターの掃除をこまめにすることも対策に。
ペットを飼っている場合は特にこまめに掃除をすることが大切です。さらに、アトピー性皮膚炎の患者さんは汗によってかゆみが引き起こされることも多いため、汗ばむ季節にはかいた後の汗はそのまま放置せず、水道水で洗いながすようにしましょう。
続いてスキンケアについて。悪化因子となるアレルゲンや皮膚刺激物質を長く皮膚にとどめないため、また皮膚のバリア機能異常を整えるため、日々のスキンケアは非常に重要です。皮膚をきちんと洗浄して清潔な状態を保つこと、保湿剤や外用剤を適切に使用することが基本となります。
皮膚を洗う際は、ナイロンタオルなどでこすって洗うと、皮膚のバリア機能はますます低下。石鹸をしっかり泡立てて、こすらず、やさしくなでるように洗ってください。そしてしっかり洗ったあとは、石鹸などのすすぎ残しは皮膚への刺激となるため、すすぎ残しがないように丁寧に洗い流すことも大切です。
アトピー性皮膚炎の患者さんには発汗異常がある人も多く、入浴による発汗促進はメリットがありますが、あまり熱いお湯に長時間入浴すると、皮脂が落ちすぎてしまい乾燥症状を悪化させることがあるので注意してください。
洗い終わったあとは、医師の指示どおりに必ず外用剤や保湿剤を塗るようにしてください。外用剤や保湿剤は1日2回程度、塗るのが望ましいです。
アトピーに良い食べ物悪い食べ物
これさえ食べればアトピー性皮膚炎は治る、というものは残念ながらありません。もしそういった謳(うた)い文句で販売しているものがあれば、それはアトピー性皮膚炎患者さんの心の弱みに付け入った詐欺なので気をつけましょう。
バランスのよい食生活を心掛け、3食きちんと栄養のあるものを食べることが大切です。とはいえ、精神的なストレスもアトピー性皮膚炎に悪影響を及ぼすことがわかっています。
たまには少々体に悪いものであっても(ジャンクフードなど)大好きなものを思いっきり食べるのはストレス解消の面でよいかもしれません(完全に私見です)。
そして、アトピー性皮膚炎の患者さん全員にとって悪い影響のある食べ物、というのも厳密に言うと存在しません。ただし、アトピー性皮膚炎はアレルギー疾患の要素もあり、人によって特定の食べ物で症状が悪くなることが。
特に消化器官の未熟な子供のアトピー性皮膚炎患者さんは、食物アレルギーを合併していることがしばしばみられます。その場合は必ず医療機関を受診し、アレルギー検査を受けて、医師から食事の指導を受けてください。
自己判断で食物除去をしたり、離乳食の開始を遅らせることは、栄養の偏りや不足による成長障害につながるのみでなく、かえって食物アレルギーの発症や悪化の要因となることがあるため、決してやらないようにしましょう。
まとめ
アトピー性皮膚炎のメカニズム、症状、治療方法や家庭での対策方法について詳しく説明してきました。
アトピー性皮膚炎は良くなったり悪くなったりを繰り返しやすい病気ですが、適切な治療を行えば、良い状態を維持することは可能だと私は考えています。
ここからは私の尊敬する京都大学名誉教授である宮地良樹先生のメッセージをそのまま引用させてください。
患者さんご自身が「この先生は信頼できる」と思える医師のもとで治療を続けてください。アトピー性皮膚炎は慢性疾患の1つであり、治療を長く続けるためには医師が患者さんの思いを理解し、患者さんに寄り添う医療を提供できるがどうかが重要です。
患者さんと医師が信頼関係を構築できるかどうかは、医学的な技術だけではなく、人間同士の相性面も関係します。患者さん自身の価値観や考え方に合った医師を見つけていただき、信頼関係を築いていただければと思います。
どうかあきらめないでください。あなたに寄り添って治療を考え、一緒に歩んでくれる医師は必ずいます。勇気と希望をもって医療機関を受診していただけることを願います。
参考文献
1) Tamotsu Ebihara MB Derma, 2018;268:11-17.
2) 日本皮膚科学会アトピー性皮膚炎診療ガイドライン作成委員会、日皮会誌 2016.
3) Kabashima K. J Dermatol Sci.2013;70:3-11. doi: 10.1016/j.jdermsci.2013.02.001
4) Kabashima K. 医学のあゆみ 2014;242:10.
5) Howell MD, Kim BE, Gao P, et al. J Allergy Clin Immunol.2007;120:150-5. doi: 10.1016/j.jaci.2007.04.031
6) Weidinger S, Beck LA, Bieber T, et al. Nat Rev Dis Primers. 2018;4:1. doi: 10.1038/s41572-018-0001-z
7) Wilson SR, The L, Baita LM, et al. Cell. 2013;155:285-95. doi: 10.1016/j.cell.2013.08.057
8) Simone DA, Alreja M, LaMotte RH. Somatosens Mot Res. 1991;8:271-9.