紫斑病とは?放置してよいものがほとんどですが、稀に怖い病気のサインも
紫斑(しはん)とは、皮膚の内部で出血することをいいます。内出血、といえばイメージがわく人も多いかもしれません。紫斑は血管の破壊があったことを意味します。
紫斑ができる原因で一番多いのは物理的刺激によるもの(打撲など)ですが、ぶつけたりした覚えもないのに紫斑ができてくる病気、それが紫斑病です。
ほとんどは自然に消えるのを待つだけでよいものですが、稀に重大な病気のサインであることも。これから、様子をみてよい紫斑とそうでない紫斑についてくわしく説明していきます。
紫斑病とは?
紫斑(しはん)は、文字通り外見上赤紫色の皮膚変化をきたしたものさします。紫斑の背景には真皮ないし皮下組織への出血があり、紫斑病は紫斑を主体とした疾患のことです。
また、紫斑はその病変の大きさによって、点状出血(直径2㎜まで)、斑状出血(直径10mm以上)などと区別して呼ばれることもあります。
紫斑を生じる原因
- 血管の異常(血管炎、ないし外的刺激による損傷)
- 血流の異常(高ガンマグロブリン血症など全身性疾患に伴うことが多い)
- 血小板の減少や機能異常によるもの
- 凝固因子の異常によるもの
などがあげられますが、原因不明の特発性色素性紫斑も少なくありません。
下腿の紫斑

血管の異常によるもの
血管が破れることによって起こる紫斑について説明します。血管が破れる原因は、主に3つです。
毛細血管支持組織脆弱化による紫斑
毛細血管支持組織脆弱化による紫斑とは、簡単に言うと、『血管が脆く(もろく)なること』によって血管が破れやすくなり、それによって起こる紫斑のことです。
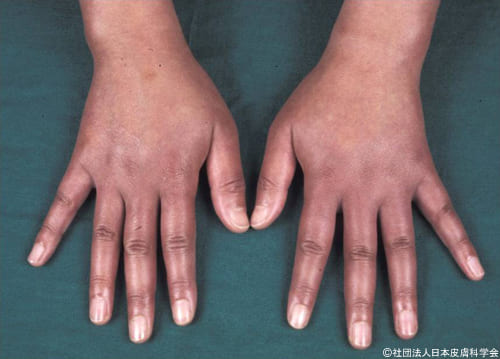
血管が脆くなる原因で、一番多いのは加齢によるもので、老人性紫斑(ろうじんせいしはん)と呼ばれます。血管が脆くなるだけでなく、高齢者は皮膚も萎縮しており、皮下脂肪や真皮のコラーゲンも減少するため、皮膚の弾力そのものが失われるのです。
日常生活の中で、ご本人が気づかないくらいのごく軽い外傷(ぶつけるなど)で、大きな斑状の出血となることも。老人性紫斑は外からの刺激を受けやすい手の甲や腕によくみられます。
高齢になると、皮膚の中の出血が吸収されるにも時間がかかるため、一度できたものが消える前に次々に新しいものができるのも特徴です。65歳以上の入院患者では約5%、に老人性紫斑が認められ、これは年齢があがるととも増加します。
90歳以上では30%に見られたという報告もあり、ごくありふれたものです。見た目に派手な症状があるので、本人よりも家族の人がびっくりして慌てて皮膚科に連れてくる、ということもよくあります。
老人性紫斑自体は、特に治療の必要はなく、自然に消えるのを待つのがよいでしょう、と説明します。
症状が強い場合は、内出血だけでなく皮膚が破れてしまうことがあるので(skin tearといいます)夏でも長袖や手袋、アームカバーなどで手や腕を刺激から守るように助言。
また、脳梗塞や心筋梗塞などの病気のために血液を固まりにくくする薬を飲んでいる場合は、大きな紫斑ができやすくなります。
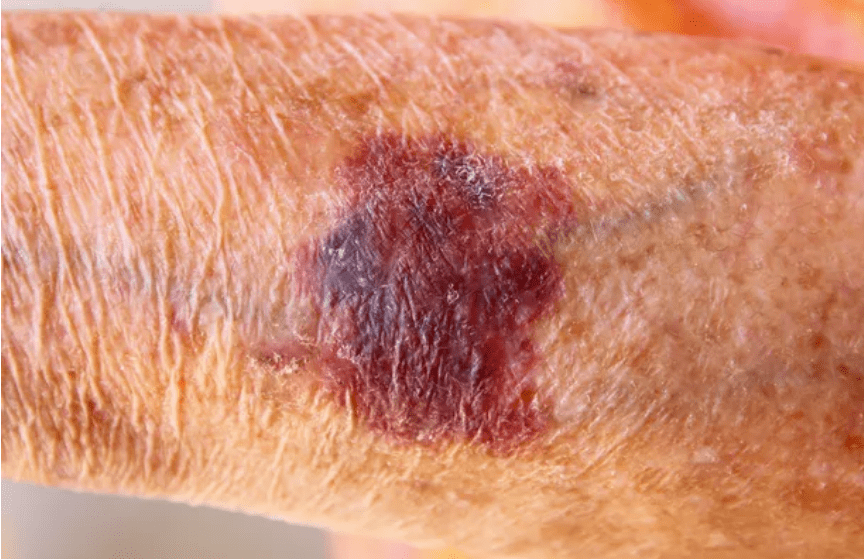
老人性紫斑とよく似たものに、ステロイド紫斑があり、ステロイド薬の長期投与による副作用として起こります。そして、老人性紫斑と同様に皮膚の萎縮も。内服の方がこの副作用は起こりやすいですが、強い外用剤の長期間使用でも起こります。
そしてステロイド紫斑も高齢者に多いです。ただし、ステロイドの使用歴が長い人では、老人性紫斑よりも少し若い方(50代~)でも見られ、臨床症状は、老人性紫斑と見分けがつかないことも。
はっきりステロイドの長期使用歴がある場合は、皮膚の見える部位だけでなく、全身の血管がぼろぼろになっていることがあるので内臓出血の合併がないか慎重に見極めることが大切です。
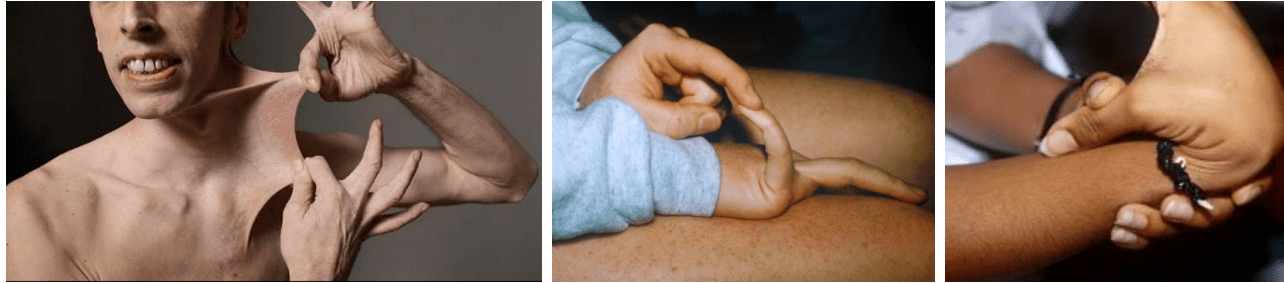
さらに、エーラス・ダンロス症状群(Ehlers-Danlos syndrome)というコラーゲン産生に異常をきたす遺伝性の病気でも紫斑がよく見られます。
エーラス・ダンロス症状群は、関節の過可動(曲がってはいけない角度まで曲がってしまう)、皮膚の過伸展(お餅のように引っ張ると伸びます)、血管の脆弱性を3徴とする常染色体優性遺伝の病気です。
紫斑は、通常毛細血管レベルの小さな血管の破綻をさしますが、このエーラス・ダンロス症状群ではもっと大きな血管での出血がみられます。腹部や胸部の大動脈瘤の破裂により急死することも。
遺伝性の病気なので、子供のころに症状が出て、診断がつくことがほとんどです(一般の人は心配する必要はありません)。
エーラス・ダンロス症状群
また、ビタミンC(アスコルビン酸)が慢性的に不足するとコラーゲンの合成が障害され、壊血病になります。壊血病では、血管が脆く破れやすくなり、出血しやすく。多くの場合は歯肉出血で気づきます。
現在の日本では、新鮮な野菜や果物がいつでも手に入るため、非常に稀な病気ですが、昔から船乗りの間ではよく知られたおそろしい病気です。漫画『ワンピース』でも壊血病が登場するので、ご存知の方も多いでしょう。
血管内圧上昇による紫斑
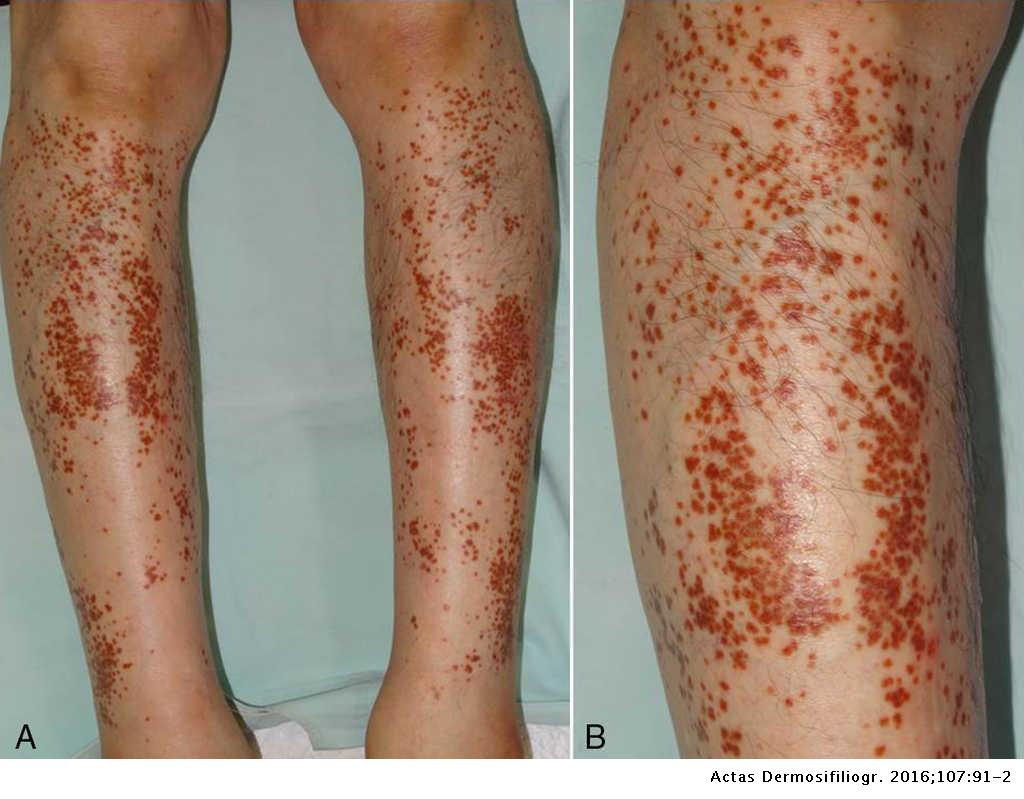
血管内圧上昇による紫斑は、血管の内部の圧力が高くなりそれによって血管が破裂することによって起こる紫斑です。代表的なものにうっ血性紫斑があり、うっ滞性紫斑では下腿の足側1/3くらいまでのところに小さな出血斑(紫斑)が多発します。
紫斑が吸収される過程で、血液が分解されてできるヘモジデリンという色素によって、黄褐色~茶色っぽくみえることも。うっ滞性紫斑はほとんどが下肢静脈瘤によって起こります。静脈瘤により、下肢の静脈の流れが悪くなり、血管内圧が上昇するため出血が。
血管内圧上昇による紫斑として、次によくあるのが努責性紫斑です。排便や、分娩時に力むことで起こります。努責性紫斑は主に、上半身(特に顔)によくみられます。出産後のお母さんの顔中が紫色の点々だらけ、というのは珍しいことではありません。
びっくりされる方も多いですが、必ず消えるので心配しなくても大丈夫です。よく頑張ったと自分をほめてあげてください。
その他、陰圧による紫斑も日常生活でよく見られます。これは、皮膚を強く吸引することで起こります。例えば、キスマークも陰圧による紫斑。
キスマークで皮膚科に来られる方はいませんが、心電図検査の際の吸盤の痕、お灸(カッピング療法)などでも起こるため、体に急に斑点ができたと受診される方は時々いらっしゃいます。
また、お子さんがコップを口にあてて強く息を吸い込んで口周りに丸く痕がついてお母さんがびっくりして皮膚科に連れてくる、ということも。いずれも心配はいりません、自然に消えるのを待ちます。
お子さんや、運動する人に時々見られるのが、black heelです。足底、特に踵に黒い点状の出血がみられます。ダーモスコピーで拡大すれば診断がつくので、心配な場合は皮膚科を受診するようにしましょう。

ダーモスコピー
血管炎による紫斑
血管炎による紫斑は、要注意です。血管炎とは、血管の壁を標的として炎症が起こる病気です。そのため、血管炎による紫斑は炎症性紫斑とも。血管の壁に炎症が起こり、血管が破壊され、皮膚の中で出血し紫斑を作ります。
ここまでいくつかの紫斑(内出血)についてお話してきましたが、いずれも重篤なものではありません。
ただし、血管炎による紫斑であれば、話はまったく別で、当てはまる症状がある場合はすぐに皮膚科を受診しましょう。クリニックから、総合病院に紹介になることも多い疾患です。
血管炎は、Ⅲ型のアレルギーや血中にある白血球のひとつである好中球に対する自己抗体(抗好中球細胞質抗体)によって起こりますが、病態がまだよくわかっていないものも。
血管炎による紫斑、炎症性紫斑では、触ると軽いしこりを触れたり(palpable purpura)、血疱や潰瘍などがみられることもあります。
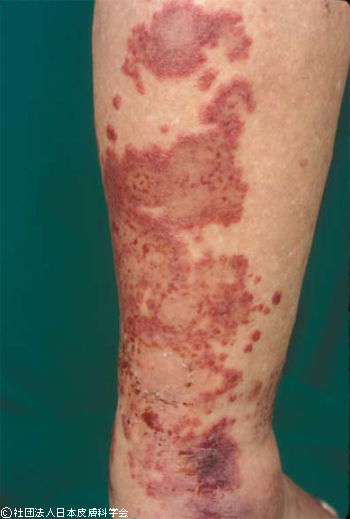
血管炎には全身の血管に炎症が及ぶものと、皮膚限局性のものがあります。皮膚限局性のものは皮膚科で診療を行いますが、全身性のものになると皮膚科だけでなく、内科での治療も必要になり、入院加療が原則に。
全身性の血管炎では、発熱、頭痛、倦怠感、体重減少、関節痛、筋肉痛といった全身症状に加えて、腎臓、心臓、肺、消化器、神経などの血管が障害されれ、さまざまな症状がみられます。
皮膚に紫斑があり、全身症状を伴う場合には血管炎が疑われますが、はじめは全身症状がなく、皮膚の紫斑で始まりある程度時間がたって全身症状が出てくることも。
全身性の血管炎の場合は、内科での治療が必要になり、入院してステロイドや免疫抑制剤などの強い治療を行います。
血管炎を発見するきっかけとなるのはやはり紫斑であることが圧倒的多いため、紫斑をみて血管炎と診断することは、皮膚科医の大切な使命のひとつです。
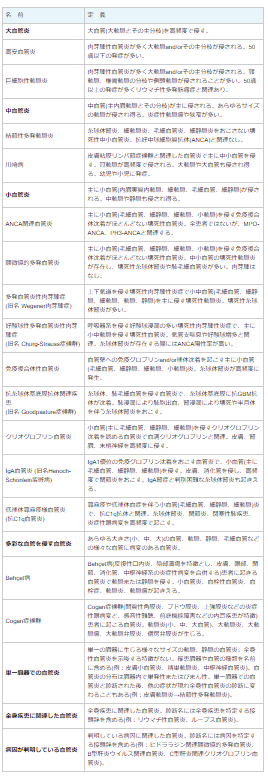
血管炎にはさまざまはタイプがあり、国際的にはChapel Hill分類というものが使われています。これらの疾患の中で、皮膚科で診療にあたることが多い全身性の血管炎としては、ヘノッホ・シェーンライン(Henoch Schonlein)紫斑病が。
この病気はアナフィラクトイド紫斑、IgA血管炎とも呼ばれ、これについては別にページを設けて説明しています。
Chapel Hill分類
血流の異常によるもの
何らかの原因で血管の流れが悪くなり、それによって紫斑が起こることもあります。
クリオグロブリン血症
クリオグロブリンは37℃以下になるとかたまり、37℃以上になると溶ける性質をもつたんぱく質(免疫グロブリン:Ig)ですが、健康な人の血中にはほとんど見られません。
このクリオグロブリンが血中に増加した状態が、クリオグロブリン血症です(3つのタイプがありますが、ここでは詳細は省略)。クリオグロブリン血症には多くの場合、C型肝炎ウイルス感染症が関与。
クリオグロブリン血症は、C型肝炎以外にも多発性骨髄腫や悪性リンパ腫、全身性エリテマトーデスなどの膠原病でも起こりますが、これらの基礎疾患がない場合患者さんで、クリオグロブリンが原因となって血管炎が起こることを、クリオグロブリン血症性血管炎といいます。
厳密には血管炎と言うのが正しいかもしれません。血管内にクリオグロブリンが沈着して、血流が妨げられて紫斑が起こるという考えのもに、説明しています。
クリオグロブリンが沈着して、弊害が出るのは小血管(主に毛細血管、細静脈、細動脈)で、これらの血管が多い、皮膚や腎臓、末梢神経に症状が。
クリオグロブリン血症性血管炎では、古くからMeltzerの3大症状として、触知可能な紫斑(palpable purpura)、関節痛み、筋力低下が知られています。
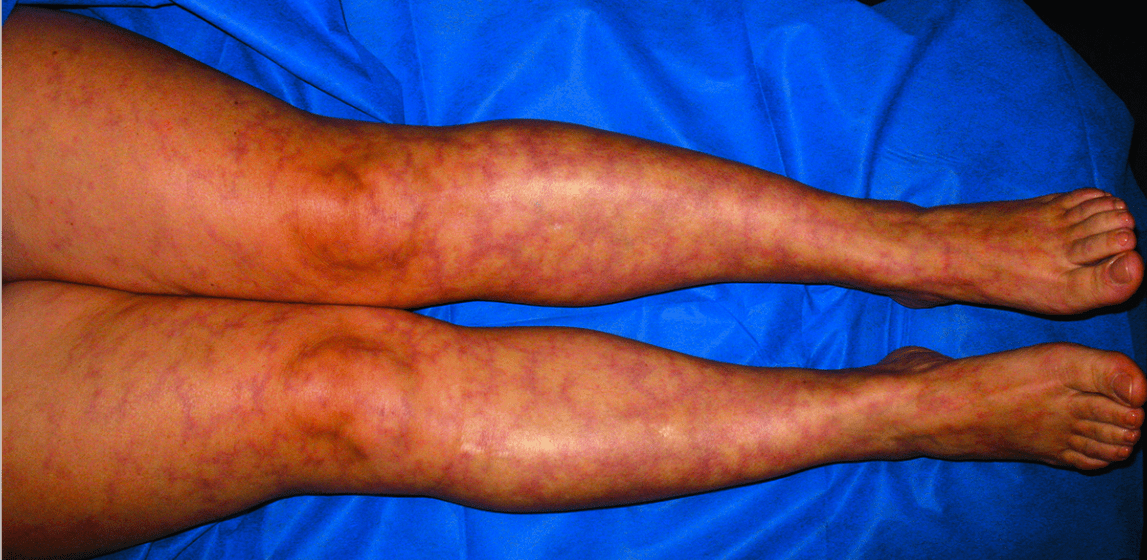
腎臓は、症状のない血尿、蛋白尿が約半数ですが、30%は急速に腎障害を来す急性腎炎症候群となるので注意が必要です。皮膚の紫斑は下肢によくみられ、寒冷刺激で網目状の皮疹、紫斑が出現します。10万人にひとり、と比較的稀な疾患です。
やや女性に多いとされ、50~60歳代に好発します。冷えると脚に網目状の模様(紫斑)ができて、触るとこりこりしている、などの症状があれば皮膚科を受診するようにしましょう。
血小板の減少や機能異常によるもの
血液は赤血球、白血球、血小板という3つの血球成分と血漿(液体成分)からなっており、赤血球は酸素を体のすみずみまで行きわたらせ、二酸化炭素を回収し、白血球は細菌やウイルスなど外来異物から体を守る役割が。
血小板は、血管が破れた時に修復する役割を持ち、この血小板の機能に異常があると出血が起こりやすくなり、紫斑が見られます。
血小板減少性紫斑
血小板そのものが減少することによって生じる紫斑を血小板減少性紫斑といい、症候性血小板減少性紫斑と特発性血小板減少性紫斑に分けられます。
<症候性血小板減少性紫斑>
薬剤や化学物質、放射線や感染症(敗血症や猩紅熱、麻疹など)やSLEなどの膠原病、白血病や再生不良性貧血などの血液疾患によって血小板の産生が低下し、破壊や消費が亢進することによって起こります。
血小板数の正常値は大体15~45万/μL。5~10万/μLで怪我をしたり、手術をした時に出血が多くなるとされ、特に2万/μL以下になると、なにもしなくても紫斑や歯肉などの出血がみられます。
症候性血小板減少性紫斑の原因・原因疾患(皮膚科学より)
1.血小板の産生低下
- 薬剤、化学物質(抗がん剤など)
- 放射線照射
- 感染症
- 再生不良性貧血・白血病・癌浸潤
2.血小板の破壊・消費亢進
- 膠原病
- DIC・溶血性尿毒症症候群・血栓性血小板減少性紫斑病
- 脾機能亢進
- 感染症
- 薬物アレルギー
- 大量輸血(希釈による)
<特発性血小板減少性紫斑>
Purpura idiopathica thrombocytopenia : ITPとも呼ばれ、自己免疫・アレルギー機序によって血小板が減少し、紫斑を作ります。
抗血小板抗体が作られ、血小板が破壊される自己免疫疾患のひとつと考えられており、女性に多くみられ、長年に渡りよくなったり、悪くなったりを繰り返すため(慢性型)、国の指定難病です。
小児では、上気道炎(いわゆる風邪)などのウイルス感染症のあとに一過性に起こることもあり、こちらはアレルギーの一種と考えられ、急性型と呼んでいます。
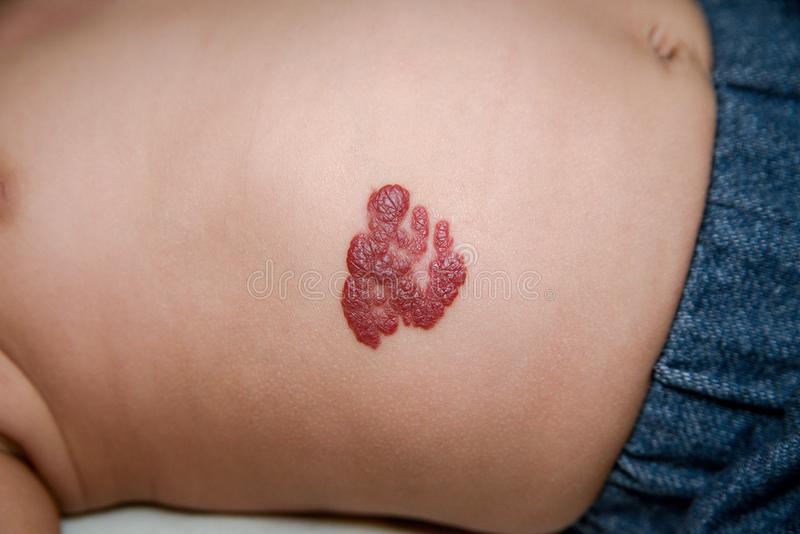
突然発症し、体のあちこちに紫斑が。下腿や胸部などに多いとされていますが、体のどこにでも出現し、紫斑は大小さまざまで、比較的大きいものも。小児の急性型の場合は、無治療で症状が治まるのを待つことがほとんどです。
成人の慢性型ではステロイドや免疫抑制剤などの治療を行います。血小板が少なくなりすぎると、生命にかかわる事態になることもあるので、必要に応じて血小板の輸血も。血液検査をすると血小板数の著名な低下がみられるので、内科に紹介となります。
ぶつけた覚えもないのに、体のあちこちに大小さまざまな紫色の斑点が出てきたという場合は、なるべく早く皮膚科を受診しましょう。もちろん内科でもかまいません。
他にITPが疑われる症状は、
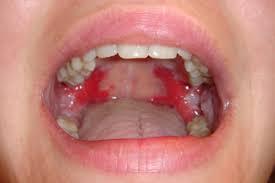
- 点状や斑状の皮膚にみられる出血
- 歯ぐきからの出血、口腔粘膜出血
- 鼻血
- 便に血が混じったり、黒い便が出る
- 尿に血が混じって、紅茶のような色になる
- 月経過多、生理が止まりにくい
- 重症な場合は、脳出血
などです。
血小板機能異常によるもの
血小板自体の機能に異常があっても、紫斑が起こります。代表的なものに、血小板無力症、Bernard-Soulier症候群などがありますが、これらは遺伝子異常によるものなので小児期より症状があり一般の皮膚科で見かけることは稀です。
凝固因子の異常によるもの
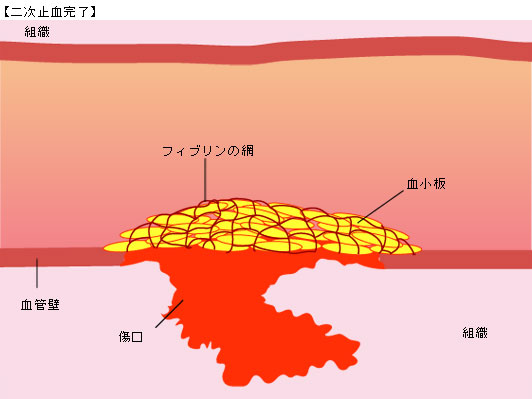
血管が破れて出血したとき、血が止まる仕組みには『一次止血』と『二次止血』があります。
<一次止血>
血管が破れると、血管は収縮し傷口を小さくしようとします。傷口に血小板が集まってきて、VWFという物質を介して傷口に結合。さらに、血小板による血栓を作り、傷口を塞ぎ、これを一次止血、または血小板血栓といいます。
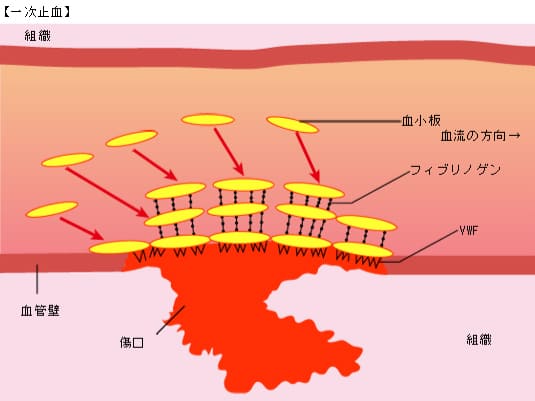
<二次止血>
血小板血栓は脆く、不安定なので、血小板だけの血栓では、完全に止血できません。一次止血に引き続き、血液中の凝固因子からフィブリンとよばれるたんぱく質でできた網の膜をつくり、血小板血栓を覆い固めて、止血が完了。これが二次止血(フィブリン血栓)です。
血友病
血友病は伴性劣性遺伝という遺伝形式による遺伝病で、ほとんど男子のみに見られます。さきほど述べた二次止血において必要な凝固因子が欠乏するため止血が行えず、少しの外傷で紫斑や出血斑、多くの場合は血腫(血のかたまり)を形成。
凝固因子には12種類ありますが、血友病Aでは第Ⅷ因子、血友病Bでは第Ⅸ因子に異常がみられます。治療は、他人の血液から第Ⅷ因子、または第Ⅸ因子を分離・生成した血液製剤を定期的に補充するしかありません。
近年では、遺伝子組み換えによる製剤も利用できるようになりました。このページをご覧になっている方で未診断の血友病の方はおそらくいないと思います。
それでもここで取り上げたのは、世の中にはこういう病気の人がいて血液製剤を必要としていること、そして血液製剤は献血によってまかなわれていることを知っていただきたいからです。健康な人はぜひ、献血をお願いいたします。
Von Willebrand病
Von Willebrand病(フォン・ヴィレブランド病)は国家試験にも出る病気なので、何科の医師であっても知らない人はいない病気ですが、一般の方にはあまりなじみがないかもしれません。
Von Willebrand因子(VF因子またはVWF)は一次止血の時に、傷口に血小板をくっつける役割をします。このVon Willebrand因子に異常が起こるのがVon Willebrand病。この病気も遺伝性の疾患(ほとんどが常染色体優性、一部劣性)です。
ビタミンK欠乏症
ビタミンKは数種類の凝固因子の産生に必要な補助因子です。そのため、ビタミンKが欠乏すると出血が起こります。ビタミンKは腸内細菌によって産生されるため、成人で不足することはあまりありません。
ただし、生後間もない新生児は、
- ビタミンKの経胎盤移行性が悪いため出生時の蓄積量が少ないこと
- 出生直後の腸内細菌叢は形成途上にあり腸内細菌が合成するビタミンKが少ないこと
- 哺乳量が不十分で乳汁からのビタミンK摂取が少ないこと
などの理由から ビタミンKが不足することが。
特に、母乳を飲んでいる赤ちゃんは、腸内細菌叢(腸内フローラ)がビフィズス菌主体でビタミンK産生腸内細菌が少ないためビタミンKが不足しやすくなります。
新生児におけるビタミン K 欠乏性出血症は、生後2~4 生日に起こることが多いとされていますが、出生後 24 時間以内に発症することも。
合併症をもつ新生児や、母親が妊娠中にワルファリンや抗てんかん薬などのビタミン K 阻害作用のある薬剤を服用していた場合などは、特に注意が必要。また、抗菌薬の投与や下痢が長期間持続する場合にも、二次的にビタミン K 欠乏になりやすいです。
ビタミンK欠乏性は、消化管出血(下血、便に血が混じること)や頭蓋内出血をひきおこします。突然吐き出したり、意識がなくなり、痙攣がみられることも。頭蓋内出血を起こした場合はとても重篤で治療しても後遺症を残すことが少なくありません。
したがって、ビタミンK欠乏による出血症は治療より予防することがとても大切です。
このために、ビタミンKの補充を行います。ビタミンK欠乏による出血を防ぐために、ビタミンKシロップを飲むのです。特に、頭蓋内出血を防ぐためにはきちんと飲んでください。
自然派志向のお母さんの中には、産院から出されるビタミンKシロップを飲ませない人もいます。もちろん、自然派のお母さんもお子さんを大切に思うからこそ、自然のもの以外が摂らせたくないと考えるのでしょう。
しかし、このビタミンKに限っていえば摂取することを強くお勧めします。
厚生省はビタミンK欠乏の予防対策として、出生当日、産科退院時、1ヶ月健診時にそれぞれ2㎎(シロップ1ml)経口投与する、いわゆる“2・2・2方式”を推奨。 もちろん、ビタミンKシロップをきちんと飲めば、母乳をやめる必要はありません。
特発性色素性紫斑
特発性色素性紫斑は、慢性色素性紫斑または血管皮膚炎とも呼ばれます。慢性に経過し、紫斑と色素斑が特徴です。これまで説明してきた他の病気(血小板の異常など)と違い、特に原因もなく紫斑が出ますが、それ以上の症状はありません。
特発性色素性紫斑は、以下の3つに分類されます。それぞれ特徴を表にまとめました。
| 特発性色素性紫斑 | 血管拡張性環状紫斑 | シャーンバーグ病 | 紫斑性色素性苔癬様皮膚炎 |
| 年齢 | 20~50歳 | 40歳以降の中年 | 40~60歳 |
| 性別 | 女性にやや多い | 男性に多い | 男性にやや多い |
| 発症 | 徐々に | 徐々に | 急性 |
| 初発症状 | 点状血管拡張 | 点状出血 | 出血性小丘疹 |
| 皮疹の特徴 | 環状、中央退色 | 不規則な紅褐色斑 | 褐色腸湿疹様 |
| 病理組織 | 血管拡張、内皮細胞腫脹 | 血管壁肥厚、血管増殖 | 滲出性変化 |
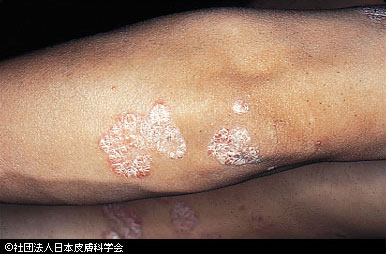
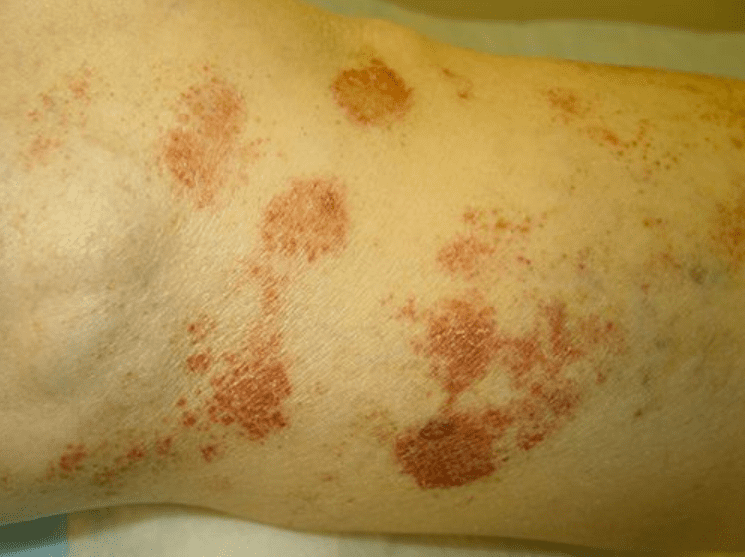
血管拡張性環状紫斑は、マヨッキー血管拡張性環状紫斑(purpura annularis teleangiectodes Majocchi)とも呼ばれ、下腿の点状毛細血管拡張ではじまり、次第に紫斑となり、それが環状に拡大しで色素沈着を伴います。
拡大していくので、中央はむしろ色が抜けていることが多いです。慢性に経過しますが、自覚症状はなく、血液検査などでも異常は見られません。
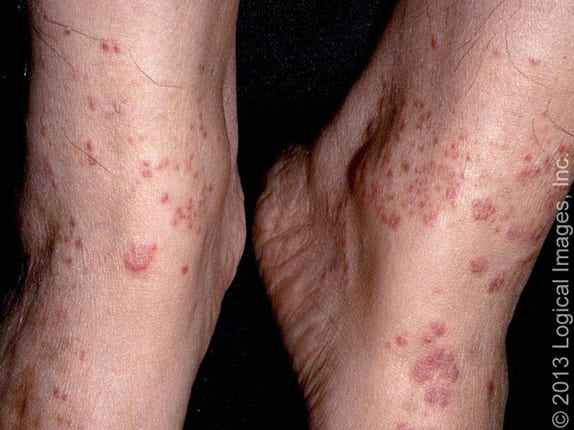
シャーンバーグ病(Schamberg病)は、慢性色素性紫斑の中でもっとも頻度が高く、約半数がこのタイプです。中年男性の下腿にみられます。点状の紫斑が集まって円形にかたまったものがぽつりぽつりみられます。かゆみがある人もいます。また、下肢静脈瘤などの下肢循環障害がベースにあることも多いです。
紫斑性色素性苔癬様皮膚炎(Gougerot Blum)は、下腿に出血による少し膨らんだ紫斑(出血性小丘疹)が出現し、だんだん大きくなり、なだらかに盛り上がった病変を作ります。しばしばかゆみを伴うため、掻いて湿疹のようになることもあります。やはり数年にわたって繰り返します。
特発性色素性紫斑では下肢の安静や挙上、かゆみや湿疹病変を伴う場合はステロイドの外用を行い、血管を強くする目的でビタミンCの内服を行うこともあります。
抗プラスミン薬や止血薬の内服を行うこともありますが、止血薬によって血栓症などのリスクが上がるため、症状が強い場合に短期間だけにとどめることがほとんどです。
まとめ
紫斑(内出血)が起こる病気について紹介してきました。紫斑病と呼ばれるものの多くは、特別な治療を必要とせず、出血が吸収されるのを待つだけのことが多いです。しかし、血管炎やITPななど重大な病気のサインであることもあります。
また、簡単にですが血が止まる仕組みとそれが障害されることによって起こる病気、献血の大切さについてもお話してきました。何か読者の方の学びになれば幸いです。
さいごに、皮膚に見覚えのない点々が出た場合、ささいなこと、と決めつけずに気軽にお近くの皮膚科に相談しましょう。
参考文献
1) 皮膚科学第10版 大塚 藤男 著 金芳堂
2) クリオグロブリン血症 岸誠司 他〔日内会誌 100:1289~1295,2011〕
3) 一般社団法人日本血液製剤協会HP
4) 加古川市医師会HP ビタミンKシロップはだれのため?
5) 一般社団法人 日本血栓止血学会HP