顔や首の汚い結節は要注意 有棘細胞癌を早期から対処するために特徴を捉えよう

日本人は、一生のうち男女ともに2人に1人はがんと診断されるといわれています1) 。がんは1981年以降、連続して日本人の死因としてトップを独走2) 。
多くのがんと同じく、皮膚がんも高齢者に多く、今後の高齢化社会でさらに増加すると予想されています。皮膚がんは、顔や首、腕などの目につきやすい場所にできることが多いので、早期発見できる可能性が高い病気です。
今回は、皮膚がんの一種である、有棘細胞癌について詳しく解説していきます。
有棘細胞癌は顔や首にできる「皮膚のがん」
有棘細胞癌とは、有棘細胞ががん化した状態です。
有棘細胞がどこにあるのか、まずは皮膚の構造から説明していきます3) 。皮膚は、0.2mmの表皮と真皮の2層で構成され、その下に血管などを含む皮下脂肪織の層が。
表皮はさらに細かくみてみると、いくつかの層からできています。表面から、約10層の角層、2-3層の顆粒層、5-10層の有棘細胞層、1層の基底細胞層という多層構造。
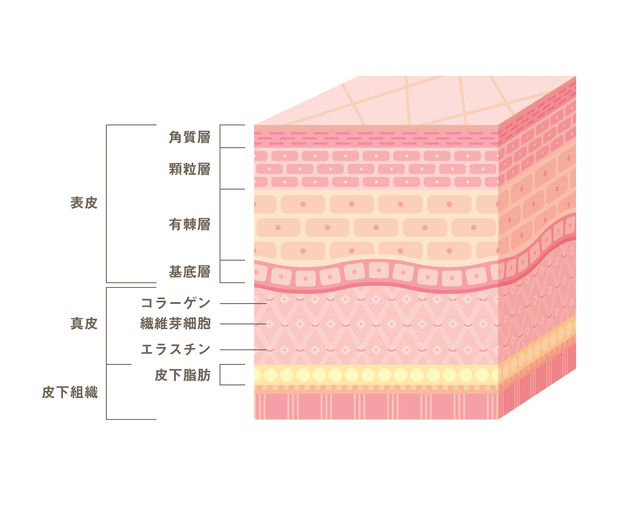
基底細胞層という一番奥の層で細胞が分裂し、徐々に表面側に移動し、最終的には45日間ほどで角質はアカとして剥がれおちます。
有棘細胞層にある細胞は、顕微鏡でみると角化した細胞が棘でつながっているようにみえるため、有棘細胞と呼ばれるのです。この細胞ががん化すると有棘細胞癌になります4) 。
皮膚がんのうち、有棘細胞癌は基底細胞癌に次いで多い皮膚がんです。高齢化に伴い増えつつあり、毎年人口10万人あたりの発生率は約2.5人5) 。
がんが発生する部位は、頭頸部が51%、体が9.6%、腕が8.7%、足が16.9%と、半数以上が頭や頸。日光の刺激を受けやすい場所に発生しやすく、紫外線との関連があることはわかっていますが、機序などの明確な科学的なデータは不明です。
男女比は1.15:1と若干男性が多く、受診時の年齢は77.8歳と高齢者に多いことがわかります。
有棘細胞癌を発症する原因の多くは紫外線
有棘細胞癌は、前癌病変や表皮内癌などから発生することが多く、いくつかの発生母地が知られています。
やけどの痕やがん治療などで放射線治療を受けた後の慢性皮膚炎などが発生しやすい病変です。
他にも、毛包の慢性、炎症性、再発性がある皮膚疾患の化膿性汗腺炎6) 、自己免疫性疾患の一種であるエリテマトーデスという病気で皮膚にでる慢性円盤状エリテマトーデス7) 、褥瘡などがあります。
前癌病変と呼ばれる有棘細胞癌の初期病変には、日光角化症3) 、ボーエン病3) 、陰部ボーエン様丘疹症3) 、汗孔角化症3, 8) などが。
日光角化症は、やけど痕の次に有棘細胞癌の発生が多いとされています。顔や手など日光を浴びやすい場所にできやすく、数mm〜1cm程度の淡紅色の突出した病変が特徴的です。
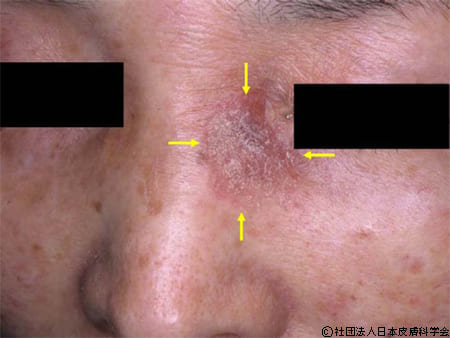
ボーエン病は、円形、楕円形の紅褐色〜黒褐色で、平たくすこし盛り上がった病変が特徴的。ボーエン病も紫外線による刺激が原因ですが、ヒトパピローマウイルスの感染が関与することがわかっています。
ヒトパピローマウイルスの感染による性感染症で、陰部に皮疹ができる場合は陰部ボーエン様丘疹症です。
汗孔角化症は、数mm〜数cmの大きさで褐色や茶色の円形や環状の形の少しだけ盛り上がった皮疹が現れることが特徴で、比較的頻度の高い病気。
体内の脂質合成に関与するメバロン酸経路の酵素をコードする複数の遺伝子の変異が原因で、日本人のおよそ400人に1人が汗孔角化症を発症する遺伝子の変異をもっていることが最近わかりました。
遺伝子変異に加え、紫外線などの外的な要因により発症するということが知られています。
有棘細胞癌や癌の発生源となる皮膚病の発生には、紫外線が大きく関与。紫外線は細胞のDNAを損傷する作用があります。通常は、細胞のDNAが損傷を受けてもDNA修復機構があり、損傷が修復。
この修復の限界を超えるような多数のDNA損傷を受けたときに損傷が蓄積され、がん化すると考えられています。
紫外線の他に外的因子として発生に関与しているものとしては、ヒ素、タール、放射線が。ヒ素は海外などで農薬に含まれていることがありますが、日本では使用が禁止されています。
その他、遺伝子異常もいくつか知られており、NOTCH1、TP53、RASといった癌の発生を抑制する遺伝子の異常が、有棘細胞癌の発生に関与しているとも。
見た目の悪いイボ・しこり・赤みは有棘細胞癌かも
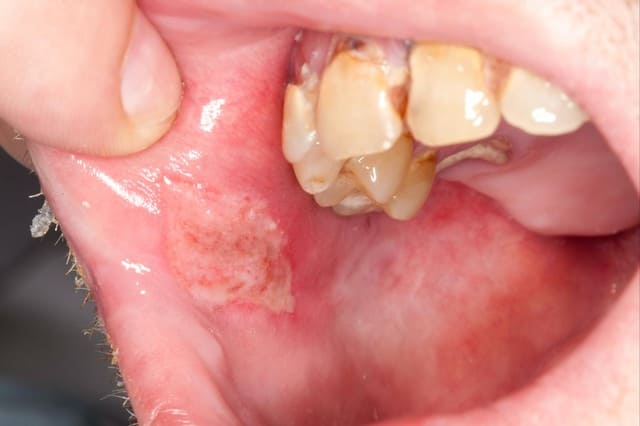
皮膚に治りにくいびらんや潰瘍、いぼ状の赤い結節ができて、出血しやすい、硬い結節ができたなどの場合には、強く有棘細胞癌を疑います。
放置して病変が大きくなると、病変部から汁がでたり、感染を伴って悪臭を伴ったり、癌の表面がカリフラワーのようにボコボコするカリフラワー状外観という所見がみられることも。
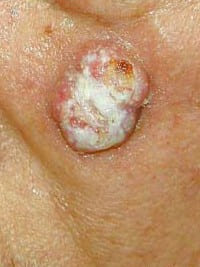
顔や頸などに、なかなか治らない“汚い結節“ができた場合は要注意です。
有棘細胞癌の検査・診断方法
皮膚の見た目などから有棘細胞癌を疑った場合には、皮膚生検を行います。生検組織の病理診断でがん細胞を認めた場合、確定診断です。
特徴としては、細胞の配列が乱れたり、細胞の角化が強くなったりします。病理診断で、がん細胞が上皮基底膜より上側か、膜を破って浸潤しているかで分類。
表面だけの場合、上皮内有棘細胞癌、浸潤しているものを浸潤性有棘細胞癌に分類、日光角化症、ボーエン病、ボーエン様丘疹症は上皮内有棘細胞癌に分類されます。
鑑別疾患には、基底細胞癌、汗孔癌、脂腺癌、扁平上皮癌皮膚転移などが。有棘細胞癌のうち、上皮内癌なのか浸潤性なのかの違いも、治療内容に関わるため、病理学的に分類することは非常に重要です。
手術の範囲などを決定する目的で、画像診断を行うことも。診察でがん近くのリンパ節に転移が疑われる場合には、造影CT検査、PET/CT検査、MRI検査、エコー検査などを追加で行い、浸潤や遠隔転移の有無を検索します。
リンパ節転移がなければ有棘細胞癌が遠隔転移をすることは非常にまれなので、リンパ節転移が疑われない場合には画像診断は不要で、全員に行う検査ではありません。
有棘細胞癌の治療は、手術と放射線治療が基本
有棘細胞癌の治療の中心は、手術療法と放射線療法。薬物治療はその他の皮膚がんと比較すると効果は低い傾向にありますが、免疫チェックポイント阻害薬などの新しいタイプの薬剤の研究が進んでおり、今後新たな治療法が出てくる可能性は高いです。
有棘細胞癌の手術療法
まずは、手術療法について説明。
手術を行う範囲の決定のため、まずは以下のポイントでリスク分類を行います。
- 発生部位と直径
体幹・四肢で直径2cm以上
頬・前額・頭皮・首・すね前で直径1cm以上
顔面中心・眼瞼・眉毛部・目の周囲・鼻・口唇・顎・下顎・耳周囲、陰部、手足に病変がある場合 - 臨床所見
境界がわかりにくい、放射線照射部位や慢性炎症が発生母地
再発例
増大の速度が速い
免疫抑制状態
神経症状がある - 病理による組織学的所見
低分化
腺癌などの特徴的な病理所見
皮下脂肪を超える浸潤がある
がんの厚みが6mm以上
神経や血管の浸潤がある
これらの項目全てに該当しないものを低リスク群、1つでも該当するものが高リスク群になります。
低リスク群の場合には、がん病変の端から4〜6mm離して切除、高リスク群の場合には6〜10mm離して切除。
がん細胞が一番初めに転移すると考えられるリンパ節をセンチネルリンパ節といいますが、手術の前にリンパ節転移が疑われる場合には、センチネルリンパ節生検を行い、リンパ節にがん細胞があるかどうかを確認する場合があります。
手術の前に事前にリンパ節転移が判明している場合には、がん切除術とリンパ節を一緒に切除するリンパ節郭清を追加することも。
有棘細胞癌は、転移がなく局所の病変のみであれば、手術療法で約90%治癒させることが可能です。治癒率は癌の直径2cm以下で99%、5cm以上で85%と言われており、がんが小さな早期の段階で手術を行うことが重要9) 。
合併症には、一般的な手術や全身麻酔のリスクが挙げられますが、有棘細胞癌に特徴的なものには、手術による皮膚の欠損部位が知られています。
欠損部分には、植皮や皮弁などで再建術を行う必要が。再建術の必要性は術前に予測できるので、皮膚科や形成外科などの合同科で手術計画を立てて、がんの治療を行っていきます。
有棘細胞癌の放射線療法
基本的には手術で病巣を取り切ることが第一ですが、高齢などの理由で手術に耐えられない場合や、顔、とくに目の周囲などの機能面、整容面から手術が望ましくない場合などには、放射線療法が10) 。
特に早期のがんに対して行う根治的放射線療法は、手術とほとんど同じ約90%の治療効果があると言われています。放射線療法の原理は、次の通りです。
細胞に放射線が当たると、細胞の核にあるDNAがダメージを受けます。通常の細胞ではDNAのダメージは修復されますが、がん細胞には修復する機能が弱いため、同じ放射線に正常の細胞とがん細胞が当たった場合、主にがん細胞が影響を受けて死滅。
がん治療で行われている放射線にはいくつか種類がありますが、皮膚がんでは皮膚表面で強いエネルギーを出せる電子線を用います。少し深い部位までがんが達している場合には、超高圧X線などを組み合わせて放射線治療を。
放射線照射も手術と同じく、がんの大きさに応じて1-2cmほどがんの端から正常の皮膚を含めて照射を行います。放射線療法の副作用としては、当ててすぐのものとして、皮膚の赤み、浮腫、脱毛、色素沈着、乾燥などが起こることが12) 。
通常は治療後2週間から1ヶ月程度で症状は消失しますが、治療が必要になる場合もあります。擦ったりせずに放射線腫瘍医や皮膚科の主治医に相談しましょう。
照射から数ヶ月後に生じる反応もあり、晩期有害事象と呼ばれています。色素沈着、毛細血管の拡張、色素脱失、皮膚の萎縮などがあり、これらは見た目の問題として長く症状が残ることも13) 。
晩期有害事象は、照射量にしたがって出現のリスクは高まり、1回線量で5Gy(グレイ、放射線の単位)以下では起こりにくいです。
手術の後に放射線を組み合わせる術後放射線治療を行うことも。手術で十分にがんからの距離が取れない場合や、皮下の神経や骨への浸潤例、再発例に追加されます。
有棘細胞癌の薬物療法
手術・放射線療法ができない場合や、遠隔転移がある場合には、化学療法を選択することも。化学療法はシスプラチンというプラチナ製剤とブレオマイシン、5FUなどの抗がん剤を組み合わせて投与します。
有棘細胞癌に特有の治療プロトコルというものはなく、鼻や口などの頭頸部にできることの多い扁平上皮癌に沿った治療を行うことに。
からだにもともと備わっている免疫を強化して、異物であるがん細胞を攻撃させるように働く、免疫チェックポイント阻害薬という薬剤も選択肢のひとつです。
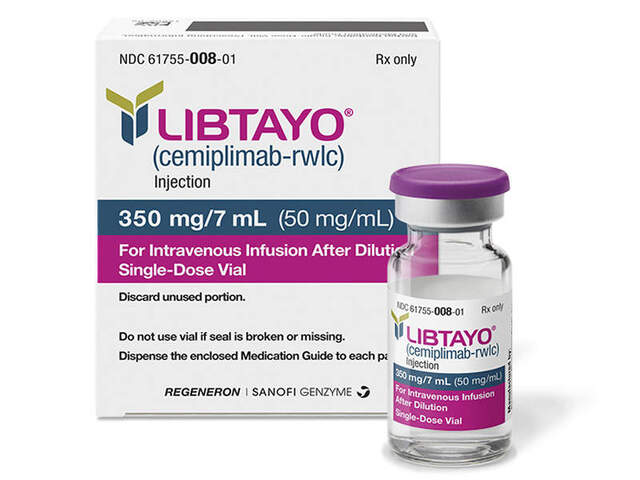
現在使える薬剤としては、PD-1阻害という免疫系のT細胞を活性化させ、がん細胞を攻撃するように働く薬剤であるLibtayo®(cemiploimab)という薬剤が2018年にアメリカで認可されました。
日本国内ではまだ使用できませんが、免疫チェックポイント阻害薬は新薬ですので、今後最もがん治療として研究が進むことが期待されます。
有棘細胞癌になる前の病気(前癌病変)に対する治療
有棘細胞癌の前癌病変である日光角化症やボーエン病などの表皮内癌の場合には、イミキモド外用、抗がん剤の塗り薬(ブレオマイシン硫酸塩製剤、フルオロウラシル軟膏)、凍結療法、光線力学療法などが。
イミキモドは体の免疫に関わるサイトカインやケモカインに作用し、がんに効果があるとされています。日光角化症には保険適応がありますが、ボーエン病は保険適応外です。
抗がん剤の外用は、基本的に多発病変の場合に使用されます。液体窒素を用いた凍結療法は簡単で、かつ、約70-86%と高い効果があります。
光線力学療法は、ポルフィリン関連化合物ががん細胞にたまりやすく、かつ光を浴びると活性酸素で細胞を破壊する働きがあることを利用して、がん細胞を破壊する治療方法です。広範囲に病変がある日光角化症やボーエン病に有効とされています14) 。
約70-93%と高い病変消失率がある一方、赤みがでるなどの軽い副作用も。海外では一般的な治療法ですが、日本では保険適応外です。
前癌病変や有棘細胞癌を早期の段階で治療できれば、再発や転移の可能性は高くありませんが、中には進行した状態で発見されることも。
その場合には、症状緩和を主な目的とし、緩和ケアの一環として放射線治療や多剤併用化学療法、抗がん剤、免疫チェックポイント阻害薬などの治療などが組み合わせて行われることがあります。
基本的には、痛みやその他の症状を和らげる治療を中心に行い、がん末期の身体的・精神的苦痛を取り除いて、よりよい人生を送れるようにサポートするということが目的に。
治りにくいイボ・しこり・赤みがあれば、有棘細胞癌を疑って受診しましょう
有棘細胞癌は、早期の表皮内癌やがんが小さい場合には、凍結や外用薬、切除手術のみで高い治癒率が望めます。
逆に放置した場合には、がんのサイズや病期も進行し、リンパ節や遠隔部への転移を起こす可能性が高くなり、手術も切除範囲の拡大、術後の放射線療法や化学療法の必要性も。再発するリスクも高くなります。
有棘細胞癌を予防するには、大量の日光暴露をさけ、紫外線に対する対策を行いつつ、初期や表皮内癌、前癌病変の状態で発見し切除することが大切です。
治りにくい皮膚の結節やびらん、潰瘍を認めた場合には、自己判断せずに皮膚科にご相談ください。特に表皮内癌である日光角化症は、日本人では人口10万人当たり年間100〜120人ほどが発症し、高齢化社会に伴い増加傾向に。
放置した場合には、幅がありますが低いものでは年間0.0025%、高いものでは20%が有棘細胞癌へ進行するといわれています。
日光角化症を疑う場合は、皮膚科でダーモスコピーという拡大鏡で特徴的な毛細血管の増生などの所見を確認し、皮膚生検を行う必要が。

治りにくい湿疹がある場合には、漫然と2週間以上の期間を市販薬などで様子をみずに、必ず皮膚科に相談しましょう。
特に、日光角化症から有棘細胞癌に進行した時の症状として、出血や治療しているにもかかわらず悪化傾向、湿疹のみではなく触ると皮下にも広がりがありそうな所見(浸潤)などが見られる場合には、すぐに皮膚科にご相談ください。
まとめ
皮膚がんのうち、有棘細胞癌について最新治療も含めて解説をしました。初期の段階で見つかった場合、手術の効果が非常に高く、治癒させることが可能です。
初期症状としては、治りにくい湿疹やびらん、潰瘍などがあります。ぜひ皮膚のトラブルでお困りの際には、自己判断せずに皮膚科にご相談ください。
参考文献
1) 公益社団法人日本対がん協会.
https://www.jcancer.jp/about_cancer_and_knowledge/
2) 国立がん研究センターがん情報サービスhttps://ganjoho.jp/reg_stat/statistics/stat/cancer/13_skin.html
3) 新しい皮膚科学 第3版. 清水宏. 中山書店. 2018年
4) 日本皮膚悪性腫瘍学会.皮膚癌について.
http://www.skincancer.jp/citizens_skincancer02.html
5) 皮膚悪性腫瘍ガイドライン第3版 有棘細胞癌診療ガイドライン. 2020年.
6) 化膿性汗腺炎診療の手引き. 2020年.
7) 林義明ら. 慢性円板状エリテマトーデスの皮疹状に生じた有棘細胞癌. 皮膚の科学. 1(2):118-122, 2002. https://doi.org/10.11340/skinresearch2002.1.118
8) Kubo A et al. Clonal Expansion of Second-Hit Cells with Somatic Recombinations or C>T Transitions Form Porokeratosis in MVD or MVK Mutant Heterozygotes. J Invest Dermatol. 2019 Dec;139(12):2458-66.e9. doi:10.1016/j.jid.2019.05.020.
9) 日本皮膚科学会.皮膚科Q&A.メラノーマ以外の皮膚悪性腫瘍.
https://www.dermatol.or.jp/qa/qa29/q08.html
10) がん診療ガイドライン.日本癌治療学会.
http://www.jsco-cpg.jp/guideline/21_2.html
11) 国立研究開発法人量子化学技術研究開発機構.放射線治療についてhttps://www.nirs.qst.go.jp/hospital/radiotherapy/radiotherapy.php
12) がん情報サービス. 放射線治療の実際.
https://ganjoho.jp/public/dia_tre/treatment/radiotherapy/rt_02.html
13) 晴山雅人ら. 皮膚悪性腫瘍に対する放射線治療.Skin Cancer 8(1):28-34, 1993. https://doi.org/10.5227/skincancer.8.28
14) 中瀬古祐乃ら. 皮膚科領域における光線力学的療法(PDT).日本レーザー医学会誌 27 (4):303-308, 2006. https://doi.org/10.2530/jslsm.27.303